TESTERGEBNIS „HIV-POSITIV“ – WAS JETZT?
MIT DER POSITIVEN DIAGNOSE BIST DU NICHT ALLEIN – ES GIBT VIELE STELLEN, BEI DENEN DU UNTERSTÜTZUNG FINDEST
Eine HIV-Diagnose kann ein einschneidendes Ereignis im Leben sein. Falls du also gerade nicht weißt, wohin mit deinen Gefühlen, ist das völlig normal. Denk daran: HIV ist gut behandelbar und du kannst mit der Therapie ein ganz normales Leben führen. Eine weitere gute Nachricht ist, dass du mittlerweile überall in Deutschland Unterstützung und Beratung auf Augenhöhe findest – und natürlich auch kompetente medizinische Hilfe von Expert*innen im Bereich HIV.
Christopher, ein Berater der Münchner Aidshilfe, gibt Tipps, wie du mit einer positiven Diagnose umgehen kannst:
Wenn du die Mitteilung bekommst, dass dein HIV-Test positiv ist, erhältst du in der Regel eine Überweisung zu einem/r HIV-Schwerpunktärzt*in. Das sind Ärzt*innen, die sich auf die Behandlung von Menschen mit HIV spezialisiert haben – im Gegensatz zu einem/r Hausärzt*in oder Allgemeinmediziner*in, welche vielleicht nur hin und wieder einmal HIV-positive Patient*innen betreuen. HIV-Schwerpunktärzt*innen sind deshalb meist die erste Anlaufstelle für deine Fragen rund um die HIV-Therapie.
Wichtig ist bei der Auswahl des/der Ärzt*in, der/die dich künftig bei deiner HIV-Therapie begleiten wird: Dein/e Ärzt*in sollte gut für dich erreichbar sein, damit du ohne Probleme deine regelmäßigen Termine wahrnehmen und zu ihm/ihr ein persönliches Vertrauensverhältnis aufbauen kannst.
HIV-Schwerpunktärzt*innen gibt es in ganz Deutschland.
Bei Beratungsstellen findest du kompetente und verständnisvolle Menschen, die dir deine Fragen beantworten können. Sie unterstützen dich und können dir Hilfestellung geben, wie es nun weitergehen kann und was gerade in deiner individuellen Situation besonders wichtig ist.
Die folgende Auswahl an Beratungsmöglichkeiten und Netzwerken zur Selbsthilfe beinhaltet keine Rangfolge. Suche dir einfach die Anlaufstelle heraus, die dir für dich passend erscheint.
Deutsche Aidshilfe
Die Deutsche Aidshilfe (DAH) ist eine der ältesten Aids- und HIV-Organisationen Deutschlands. Es handelt sich dabei um einen Dachverband, der rund 130 Organisationen umfasst und die Interessen von Menschen mit HIV oder Aids in der Öffentlichkeit sowie gegenüber Politik, Wissenschaft und medizinischer Forschung vertritt. Einen Schwerpunkt bildet dabei die Aufklärung über das HI-Virus und Aids, aber auch über andere sexuell übertragbare Krankheiten.
Du kannst direkt online eine Reihe von Informationsmaterialien anfordern oder dich per Telefon, E-Mail und Chat kostenlos und anonym beraten lassen. Natürlich kannst du auch einfach bei einer der regionalen Stellen in ganz Deutschland (den sogenannten „lokalen Aidshilfen“) einen Termin für ein persönliches Beratungsgespräch vereinbaren.
Lokale Aidshilfen bieten neben der Beratung außerdem auch viele Fortbildungs- und Freizeitangebote für Menschen mit HIV sowie oft auch unterschiedliche Selbsthilfegruppen (zum Beispiel Gruppen speziell für Frauen oder heterosexuelle Männer) an.
Ein besonderes Angebot der Deutschen Aidshilfe ist das „Buddy-Projekt“: Hier haben Menschen, die erst kürzlich von ihrer HIV-Infektion erfahren haben, die Möglichkeit, sich einen „Buddy“ in ihrer Nähe auszusuchen. Dieser steht ihnen dann mit Rat und Unterstützung zur Seite. Denn: Am besten in jemanden mit frischer HIV-Diagnose hineinversetzen kann sich ein Mensch, der bereits selbst in der gleichen Lage war.
AktHIV.de
AktHIV.de ist ein deutschlandweites unabhängiges Positiven-Netzwerk und setzt sich als Zusammenschluss regionaler HIV-Selbsthilfenetzwerke für die Interessen von HIV-positiven Menschen ein.
Nähere Informationen zu AktHIV.de findest du hier.
Regionale Netzwerke
In mehreren deutschen Bundesländern gibt es verschiedene regionale Netzwerke von und für Menschen mit HIV. Ziel dieser regionalen Netzwerke ist es, Menschen zusammenzubringen, die sich gemeinsam für den Abbau von Diskriminierung und Stigmatisierung einsetzen wollen – unabhängig davon, ob sie selbst HIV-positiv sind oder nicht.
Im Folgenden findest du einige dieser regionalen Netzwerke:
- Pro plus berlin e.V.
- Pro+ Nord e.V.
- PROPLUS Hessen
- Pro plus Rheinland-Pfalz e.V.
- POSITIVHANDELN
- Münchener Positive
- Life + Mitteldeutschland
Positiver Raum
Das Projekt „Positiver Raum“ ist dazu gedacht, Menschen mit HIV in ländlicheren Gegenden dieselben Möglichkeiten zur Information und zum gegenseitigen Austausch zu bieten, wie sie auch in größeren Städten bei den Beratungsstellen der Aidshilfe und anderen Einrichtungen bestehen. Hier wird ein geschützter Raum geschaffen, in dem Info-Abende für HIV-positive Menschen veranstaltet werden. Solche Abende bieten anschließend auch Gelegenheit zum Austausch mit anderen Teilnehmenden.
Informiere dich hier über das Angebot von Positiver Raum.
Akademie Waldschlösschen
Die Akademie Waldschlösschen bietet vielfältige Veranstaltungen zur Fort- und Weiterbildung, unter anderem auch spezielle Angebote für Menschen mit HIV. Dazu gehören auch regelmäßige Treffen für HIV-Positive, deren Partner*innen und Familien.
Die Akademie ist ein Ort der Begegnung und wird von der Überzeugung getragen, dass alle Menschen gleichberechtigt sind.
Informiere dich hier über das Veranstaltungsangebot der Akademie Waldschlösschen.
GSSG
Die Gemeinnützige Stiftung Sexualität und Gesundheit (GSSG) möchte zu einer positiven Einstellung zur Sexualität ermutigen und Hilfe zur Selbsthilfe leisten. Sie unterstützt dabei insbesondere Frauen – auch beim Leben mit einer HIV-Infektion. Beispielsweise fördert die Stiftung das „SHE-Programm“. Dessen Ziel ist es, Frauen mit HIV zu unterstützen und zu stärken, damit sie ihr Leben mit der Infektion so gut und gesund wie möglich gestalten können.
Informiere dich hier über das Angebot der GSSG.
WAS BEI DER HIV-THERAPIE WICHTIG IST UND WARUM ES GUT IST, FRÜH ZU STARTEN
Bleibt eine HIV-Infektion unbehandelt, so schreitet sie in der Regel fort, bis sich ein Immundefekt und damit das Krankheitsbild Aids entwickelt. Eine HIV-Therapie soll also verhindern, dass es zu einer Schwächung des Immunsystems und zu den sich daraus ergebenden Komplikationen kommt.
Das HI-Virus nutzt für seine Vermehrung bestimmte Zellen des Immunsystems, die sogenannten CD4-Zellen, welche dabei zerstört werden, während gleichzeitig die Anzahl der HI-Viren im Körper stark zunimmt.
Das Ziel der HIV-Therapie ist, die Menge der HI-Viren im Blut – man spricht in diesem Zusammenhang von „Viruslast“ – bis unter die sogenannte Nachweisgrenze zu senken. Das heißt: Die Anzahl der Viren im Blut wird auf ein Niveau gebracht, in dem sie mit den gängigen Methoden nicht mehr erfasst werden kann. Gelingt es, die HI-Viren in dieser Weise zurückzudrängen und diesen Zustand dauerhaft zu halten, dann erholt sich dein Immunsystem und kann wieder ganz normal arbeiten.
Die folgenden Abbildungen zeigen, wie sich die Viruslast (1.) und die Anzahl der CD4-Zellen des Immunsystems (2.) ohne Behandlung entwickeln würden bzw. wie sie sich im Vergleich dazu unter einer erfolgreichen HIV-Therapie verändern.
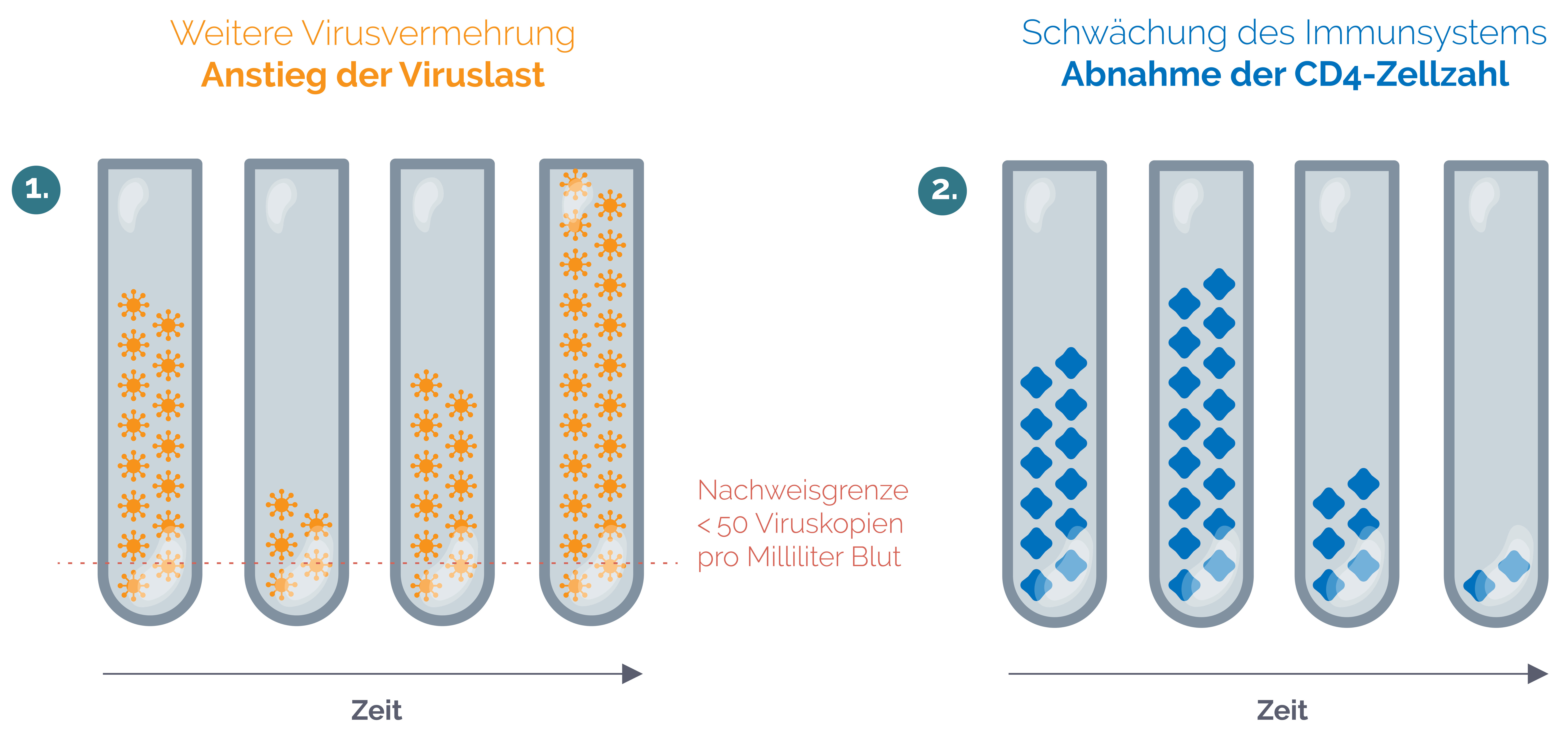
Abbildung: Entwicklung der Viruslast und CD4-Zellzahl OHNE HIV-Therapie
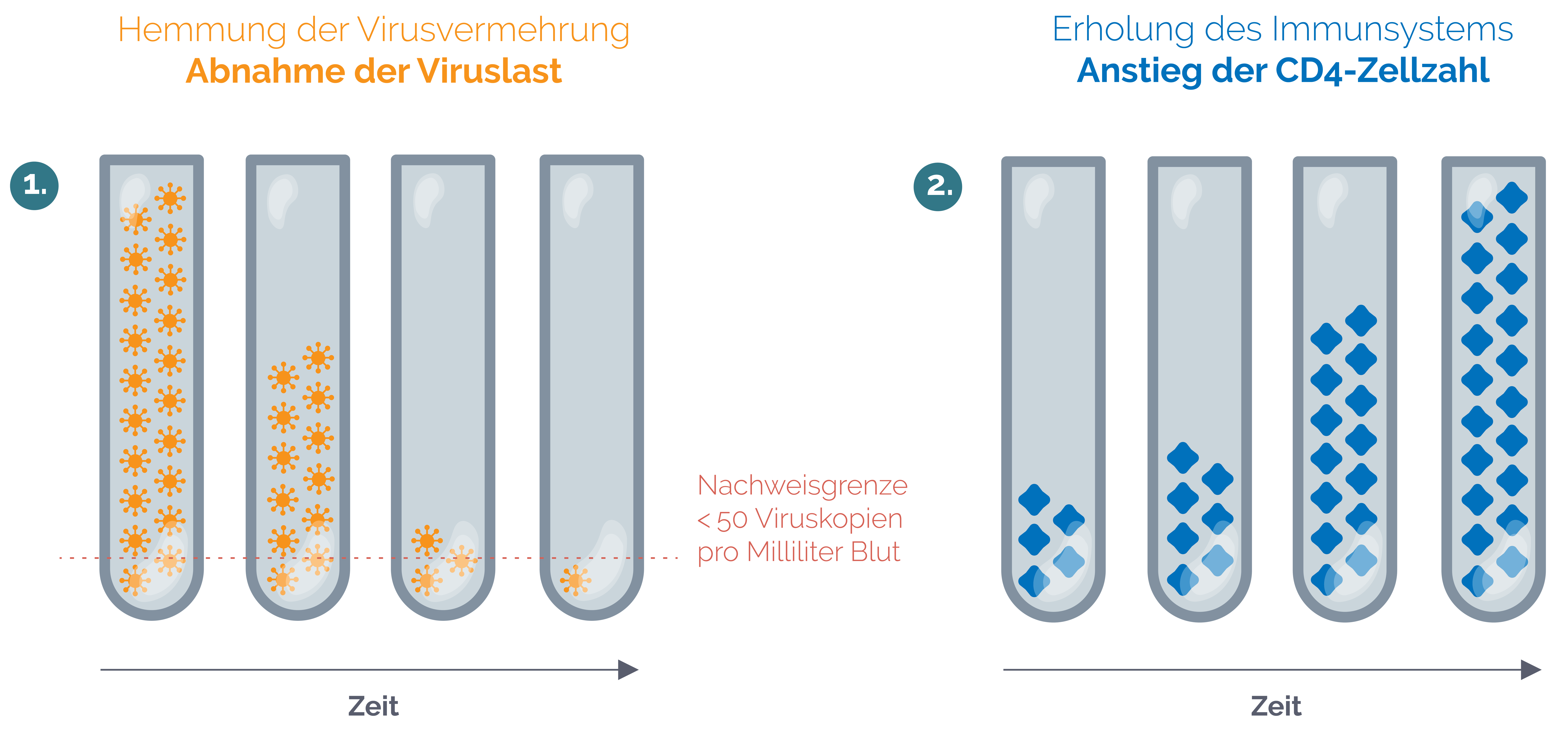
Abbildung: Entwicklung der Viruslast und CD4-Zellzahl MIT dauerhafter HIV-Therapie
Da die Therapie die ungebremste Vermehrung der Viren in deinem Körper verhindert, kannst du dank der modernen Behandlungsmöglichkeiten heute gut und lang leben – genauso wie ein HIV-negativer Mensch. Damit das funktioniert, ist allerdings eine konsequente Fortführung der Therapie wichtig. Die heutigen Medikamente sind in der Regel gut verträglich und lassen sich auch einfach in den persönlichen Alltag integrieren. Ein weiterer wichtiger Grund für den Start der Behandlung: Unter einer dauerhaft erfolgreichen Therapie ist HIV nicht mehr übertragbar – auch nicht beim Sex ohne Kondom.1, 2
Die erste Anlaufstelle in Sachen Therapie ist deine HIV-Schwerpunktpraxis. Hier bekommst du von deinem/r Ärzt*in nicht nur fachliche Tipps, wie die Behandlung aussehen kann und welche Therapie am besten zu deinem Leben passt, sondern du erfährst auch, was eine HIV-Therapie für dich und dein langfristig gesundes Leben bedeutet.
Diese Informationen und vor allem der offene Austausch mit deinem/r Ärzt*in vor dem Therapiestart können dir deine Ängste nehmen und so wesentlich dazu beitragen, dich seelisch zu entlasten. Mach dir vor deinem ersten Termin bei deinem/r Schwerpunktärzt*in am besten ein paar Notizen (zum Beispiel welche Fragen du zur Therapie hast) und nimm diese mit ins Gespräch.
Wenn du HIV-positiv bist, solltest du möglichst bald mit der Therapie beginnen. Dadurch bekommt dein Immunsystem die Chance, sich schnell wieder zu erholen, sodass langfristige Komplikationen der Infektion vermieden werden können. Zudem wird durch einen frühzeitigen Therapiebeginn die Infektion vieler Zellen und damit die Verbreitung der HI-Viren im Körper ausgebremst.
Bevor du mit einer Behandlung beginnst, ist es wichtig, dass du alle deine Fragen und Bedenken mit deinem/r Schwerpunktärzt*in besprichst. Auf diese Weise kannst du alle Punkte, die dich im Vorfeld noch beschäftigen, für dich zufriedenstellend klären. So gewinnst du Sicherheit und kannst gut informiert mit deiner HIV-Therapie starten. Du kannst dir natürlich auch Rat bei anderen Anlaufstellen holen – also beispielsweise bei den lokalen Aidshilfen oder weiteren HIV-Beratungsstellen.
Die Therapie selbst wird immer von spezialisierten Schwerpunktpraxen oder Klinikambulanzen durchgeführt. Wo du eine geeignete Praxis oder Ambulanz in deiner Nähe findest, erfährst du bei den lokalen Aidshilfen oder über die Website der DAGNÄ (der Deutschen ArbeitsGemeinschaft niedergelassener Ärzte in der Versorgung HIV-Infizierter).
Sicher ist es für dich interessant, wie andere HIV-Positive mit ihrer Diagnose umgegangen sind und welche Fragen sie am Anfang ihrer HIV-Therapie beschäftigt haben. Hier kannst du dir einige Erfahrungsberichte als Videos ansehen:
Die Therapie einer HIV-Infektion erfolgt meistens durch die Einnahme von Tabletten. Da die für eine wirksame HIV-Therapie nötigen Wirkstoffe häufig zusammen in einem Medikament kombiniert sind (sogenannte Kombinationspräparate), genügt es in der Regel, einmal täglich eine einzige Tablette einzunehmen. Während einige Menschen mit einer täglichen Tablette bestens klarkommen, kann für andere eine Therapie mit einer regelmäßigen Spritze die bessere Lösung sein. Sprich hier am besten mit deinem/r Ärzt*in über die unterschiedlichen Möglichkeiten. Wichtig ist, dass deine HIV-Therapie zu dir und deinen Bedürfnissen passt und du sie gut in deine alltägliche Routine integrieren kannst. So kannst du dein Leben ganz normal weiterleben. Auch aus finanzieller Sicht brauchst du dir keine Sorgen zu machen: Die Kosten für deine HIV-Therapie übernimmt in Deutschland die Krankenkasse.
Klingt unkompliziert und das ist es im Prinzip auch. Ein paar Dinge sind allerdings zu beachten:
- An regelmäßige Einnahme bzw. Anwendung denken
Der erste und wichtigste Punkt ist: Jeden Tag an die Einnahme der Tabletten denken. Die Tabletten sollten dabei möglichst zur selben Tageszeit eingenommen werden, damit der Wirkstoffspiegel der Medikamente in deinem Blut auch immer konstant bleibt.
Neben der HIV-Therapie in Form von Tabletten gibt es auch spezielle HIV-Medikamente, die auf andere Weise verabreicht werden – zum Beispiel über Injektionen unter die Haut bzw. in einen Muskel oder als Infusionen in die Vene. Auch bei diesen Formen der HIV-Therapie ist eine regelmäßige Gabe wichtig, um die Wirkstoffspiegel im Körper konstant zu halten. Das heißt: Der Zeitpunkt zur Injektion oder die regelmäßigen Termine für die Infusion müssen genau im Auge behalten werden. Nicht alle hier erwähnten Therapieformen sind auch in Deutschland verfügbar, sprich hierzu also am besten direkt mit deinem/r Ärzt*in.
Nähere Informationen zur Wichtigkeit der kontinuierlichen Fortführung der HIV-Therapie findest du im Abschnitt „Warum die Medikamente regelmäßig einzunehmen sind“.
Welche Form der HIV-Therapie für dich infrage kommt – tägliche Tabletten oder eine Therapie mit einer regelmäßigen Spritze – ist letztlich eine Frage deiner persönlichen Situation. Sprich hierüber mit deinem/r Ärzt*in, er/sie kann dir die jeweiligen Vor- und Nachteile bzw. Notwendigkeiten und Voraussetzungen genau erläutern und mit dir zusammen die für dich richtige Wahl treffen.
- Einnahmevorschriften und Wechselwirkungen beachten
Zusätzlich zur regelmäßigen Einnahme bzw. Anwendung der HIV-Therapie kann es je nach Medikament bestimmte Einnahmevorschriften geben. Manche Medikamente müssen zum Beispiel zusammen mit einer Mahlzeit eingenommen werden. Einige HIV-Medikamente vertragen sich wiederum nicht mit bestimmten anderen Medikamenten, Nahrungsergänzungsmitteln oder mit dem Gebrauch sogenannter „Freizeitdrogen“ – man spricht in diesem Zusammenhang von „Wechselwirkungen“.
Sage deinem/r Ärzt*in oder Apotheker*in daher offen, was du sonst noch zu dir nimmst. Und keine Sorge, Ärzt*innen sind natürlich auch bei Themen wie Substanzgebrauch an die ärztliche Schweigepflicht gebunden. Natürlich kannst du die Informationen zu den möglichen Wechselwirkungen auch im Beipackzettel nachlesen. Allerdings wirst du feststellen, dass ein persönliches Gespräch mit deinem/r Ärzt*in oder Apotheker*in hierzu deutlich einfacher ist.
- Kontrolluntersuchungen bei dem/der Ärzt*in wahrnehmen
Damit die HIV-Therapie dauerhaft erfolgreich bleibt und du gut damit zurechtkommst, ist es wichtig, die Wirksamkeit und Verträglichkeit der Behandlung regelmäßig kontrollieren zu lassen. Hierzu gehst du ein paarmal im Jahr zu deinem/r Schwerpunktärzt*in und lässt dir Blut abnehmen, das danach im Labor untersucht wird. Meist wirst du in der Arztpraxis auch eine Urinprobe abgeben.
Bei den Untersuchungen deiner Blut- und Urinproben werden neben der Viruslast (das heißt der Menge der HI-Viren im Blut) auch weitere wichtige Werte überprüft. Wenn soweit alles in Ordnung ist, machst du mit deiner HIV-Therapie einfach weiter wie bisher.
Wichtig ist dabei, immer darauf zu achten, dass deine HIV-Therapie fortlaufend durchgeführt wird. Wenn du eine Tablettentherapie erhältst und du merkst, dass deine Tabletten zwischen zwei Kontrollterminen zur Neige gehen, solltest du dir rechtzeitig ein neues Rezept holen. Damit hast du immer genug Medikamente zu Hause und vermeidest eine ungewollte Therapieunterbrechung (zum Beispiel ein Ausgehen der Medikamente am Wochenende oder im Urlaub). Wenn du eine Therapie mit Injektionen erhältst, solltest du immer rechtzeitig einen Termin für die nächste Verabreichung vereinbaren. So kann die Sache nicht in Vergessenheit geraten.
Die Termine bei deinem/r Ärzt*in laufen im Prinzip immer ähnlich ab. Du kannst selbst entscheiden, ob du beispielsweise nach der Blutabnahme auch noch mit deinem/r Ärzt*in sprechen möchtest. Es empfiehlt sich, diese Möglichkeit vor allem zu Beginn der Therapie regelmäßig wahrzunehmen, denn hierbei kannst du all deine Fragen klären und mögliche unerwünschte Wirkungen oder auch Schwierigkeiten mit der Einnahme deiner Therapie ansprechen. Dein/e Ärzt*in und du – ihr seid ein Team und sucht immer gemeinsam nach der besten Lösung für dich und dein Leben.
Weitere Informationen zu den Terminen bei deinem/r Ärzt*in findest du auch im Abschnitt „Das Gespräch bei dem/der Ärzt*in“.
Für die Behandlung deiner HIV-Infektion spielen verschiedene Laborwerte eine wichtige Rolle. Um diese Werte bestimmen zu können, nimmt dir dein/e Ärzt*in regelmäßig Blut ab und bittet dich vielleicht auch um eine Urinprobe. Anhand der Ergebnisse dieser Laboruntersuchungen kann dein/e Ärzt*in dann zum Beispiel beurteilen, wie sich die Virusmenge in deinem Blut entwickelt und wie gut dein Immunsystem funktioniert. Aber auch andere Laborwerte, wie zum Beispiel das sogenannte „Kleine Blutbild“ sind für dein/e Ärzt*in aufschlussreich und helfen dabei, deinen allgemeinen Gesundheitszustand gut im Blick zu behalten.
Bei den Blutuntersuchungen im Rahmen deiner HIV-Therapie stehen zwei Laborwerte besonders im Mittelpunkt:
Die Viruslast
Hierunter versteht man die Menge der HI-Viren im Blut. Gemessen wird die Viruslast durch die Anzahl der Viruskopien pro Milliliter Blutplasma; dein/e Ärzt*in spricht von „HIV-1-RNA-Kopien/ml“. Der Wert, ab dem die Viruslast als „unterhalb der Nachweisgrenze“ gilt, wurde auf 50 Kopien/ml festgelegt. Nähere Erklärungen dazu findest du im Abschnitt „Viruslast und Nachweisgrenze“.
Die Helferzellen
Die Helferzellen (auch CD4-Zellen oder T-Helferzellen genannt) spielen eine wichtige Rolle bei der Steuerung der körpereigenen Abwehr. Gemessen wird die Anzahl der Helferzellen pro Mikroliter Blut; in Kurzform heißt das „CD4-Zellen/µl“. Genauere Erläuterungen dazu findest du im Abschnitt „Zielzellen“.
Wie sich diese beiden Laborwerte bei einer unbehandelten HIV-Infektion entwickeln würden und wie sie sich im Vergleich dazu unter erfolgreicher Therapie verändern, siehst du hier.
Wird das HI-Virus durch eine entsprechende Therapie erfolgreich zurückgedrängt, sinkt die Viruslast und die Anzahl der Helferzellen steigt wieder an, sodass sich das Immunsystem erholt. Wie du siehst, hängen die Viruslast und die Anzahl der Helferzellen (CD4-Zellen) eng zusammen. Deshalb wird die Anzahl deiner Helferzellen im Blut regelmäßig kontrolliert, um zu sehen, wie stabil dein Immunsystem ist.
In jedem Fall gilt: Nur wenn die Therapie konsequent durchgeführt und nicht unterbrochen wird, bleibt die Viruslast niedrig – im Normalfall sind die Viren in deinem Blut dann nach einiger Zeit nicht mehr nachweisbar. Ein Abbruch der Therapie führt dagegen zu einem erneuten Anstieg der Viruslast und zu einem Absinken der Helferzellen, was letztlich zur Folge haben kann, dass dein Immunsystem immer schwächer wird.
- Es kann auch unter erfolgreicher Therapie zu sogenannten "Blips", einem kurzfristigen Anstieg der Viruslast auf Werte bis 200 Viruskopien/ml kommen. Das ist aber kein Grund zur Sorge, denn ein solcher Blip ist weder ein Hinweis auf Therapieversagen noch darauf, dass HIV nun wieder übertragen werden kann. Dennoch sollte die Viruslast bei einem solchen kurzfristigen Anstieg nach einem Monat mit einer erneuten Messung kontrolliert werden, um sicherzustellen, dass es keinen Trend zu einem weiteren Anstieg der Viruslast gibt.
Die Viruslast und die Anzahl der Helferzellen sind zwar die beiden wichtigsten Laborwerte, die dein/e Ärzt*in bei den regelmäßigen Kontrollterminen untersucht, daneben gibt es aber noch weitere. Einige Laborwerte werden über eine Untersuchung deines Bluts ermittelt, andere werden anhand einer Urinprobe bestimmt.
Eine kurze Beschreibung der weiteren bedeutsamen Laborwerte findest du in folgender Tabelle:
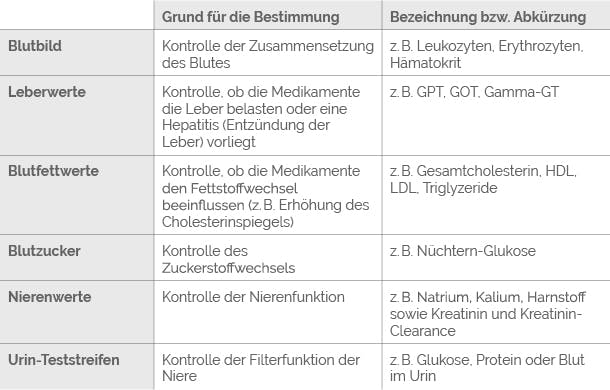
Bei dieser Aufzählung handelt es sich nur um eine Auswahl – es kann sein, dass dein/e Ärzt*in im Rahmen der Laboranalyse noch weitere Werte bestimmen lässt. Wenn du dir Gedanken über bestimmte Blutwerte machst oder genauer wissen möchtest, was ein Wert bedeutet, dann sprich deinen/e Ärzt*in einfach darauf an.
DIE VERSCHIEDENEN WIRKSTOFFKLASSEN UND WAS SIE AUSMACHT
Wie im Abschnitt „Ablauf der Infektion“ genauer dargestellt infiziert das HI-Virus menschliche Immunzellen. Hierbei schleust das Virus sein Erbgut (die virale RNA) in das Erbgut der Zelle ein und bringt sie so dazu, weitere Kopien des Virus herzustellen. Solche Viren, die dazu fähig sind, ihr Erbgut in fremde Zellen einzubauen, bezeichnet man als „Retroviren“ – und die Therapie gegen diese Viren somit als „antiretrovirale Therapie“ oder kurz ART.
- Ziel einer antiretroviralen Therapie ist es, die Vermehrung der Viren und damit auch deren Menge im Körper (auch „Viruslast“ genannt) so niedrig wie möglich zu halten – im Idealfall so niedrig, dass die HI-Viren im Blut nicht mehr nachweisbar sind.
Wenn du mit deinem/r Ärzt*in sprichst, wirst du erfahren, dass bei einer HIV-Therapie immer unterschiedliche Wirkstoffe miteinander kombiniert werden, um die Vermehrung des Virus an verschiedenen Stellen zu unterbinden. Durch diesen Angriff von mehreren Seiten kann das Virus der regelmäßigen effektiven Therapie nicht entkommen und auch keine Resistenzen gegen die Medikamente entwickeln.
Hat man für diese an mehreren Punkten gleichzeitig ansetzende Therapie ab Mitte der 1990er Jahre mindestens drei oder vier Wirkstoffe miteinander kombiniert, so werden heute in den deutschen Leitlinien zur HIV-Therapie4 – an denen sich die Ärzt*innen bei der Auswahl der Behandlung orientieren – auch moderne Kombinationen mit zwei Wirkstoffen empfohlen. Genaueres hierzu kannst du nachlesen im Abschnitt „Fortschritte bei den HIV-Medikamenten“.
Bei den heutzutage verwendeten Medikamenten handelt es sich in der Regel um sogenannte Kombinationspräparate. Das bedeutet, dass eine Tablette mehrere verschiedene Wirkstoffe beinhaltet. So kann eine auf mehreren Wirkstoffen basierende Therapie mit nur einer einzigen Tablette am Tag durchgeführt werden.
Die meisten der Wirkstoffe werden täglich als Tablette eingenommen, jedoch gibt es auch Wirkstoffe, die entweder als Injektion unter die Haut bzw. in einen Muskel oder als Infusion in die Vene verabreicht werden. Allerdings sind nicht alle hier erwähnten Therapieformen auch in Deutschland verfügbar. Sprich am besten mit deinem/r Ärzt*in, um gemeinsam die Therapie zu finden, die am besten zu dir und deinem Leben passt.
Die verschiedenen Wirkstoffklassen
Die Wirkstoffe, die bei der HIV-Therapie eingesetzt werden, lassen sich in verschiedene Klassen einteilen (sogenannte „Wirkstoffklassen“). Diese Einteilung richtet sich danach, an welchem Punkt im Vermehrungszyklus des HI-Virus die Wirkstoffe ansetzen, um dessen Vermehrung zu blockieren.
Die unterschiedlichen Wirkstoffe können grundsätzlich an drei übergeordneten Bereichen im Lebenszyklus des HI-Virus ansetzen:
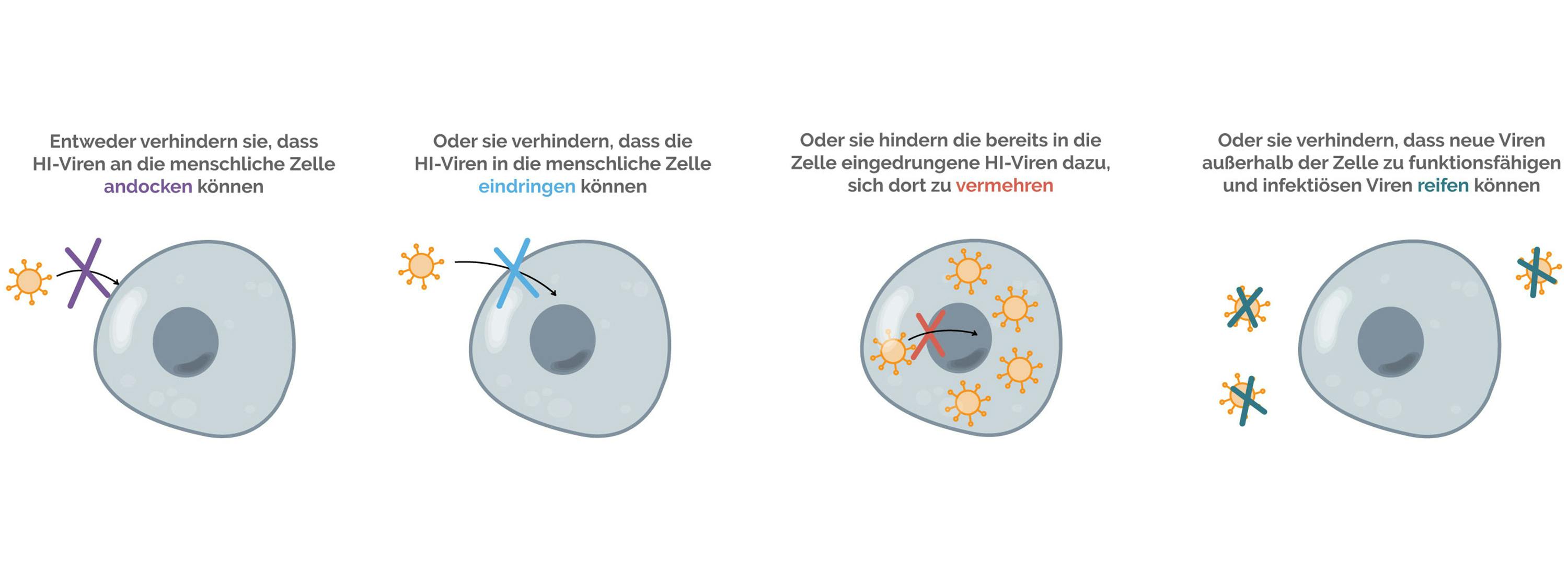
Abbildung: Darstellung der übergeordneten Angriffspunkte der HIV-Medikamente
Die folgende Abbildung gibt dir eine Übersicht, welche Wirkstoffklassen es aktuell für die HIV-Therapie gibt und an welcher Stelle im Vermehrungszyklus des HI-Virus sie jeweils ansetzen:
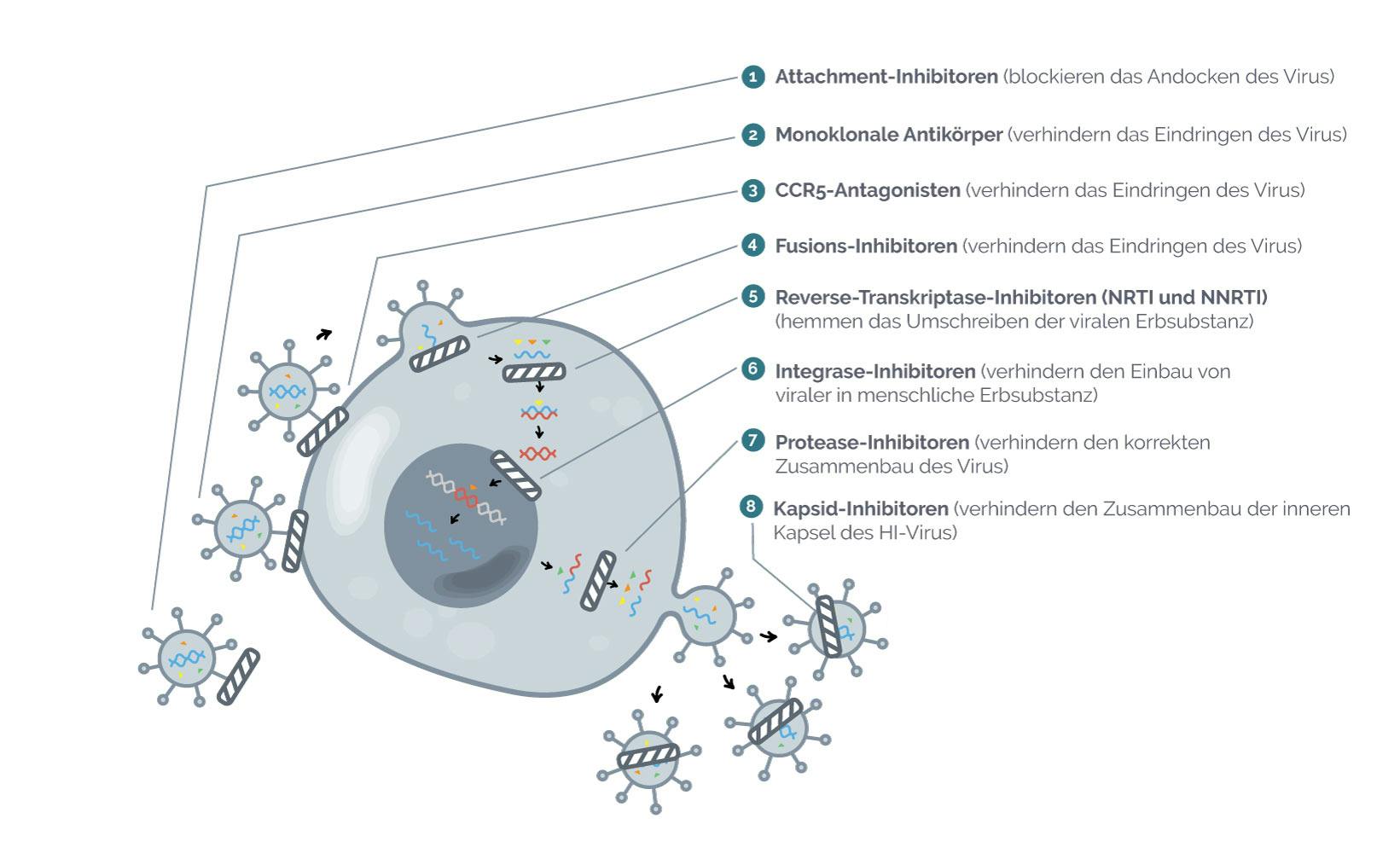
Abbildung: Darstellung der Angriffspunkte der verschiedenen Wirkstoffklassen im Vermehrungszyklus des HI-Virus
Willst du genauer wissen, wie die einzelnen Wirkstoffe heißen, wie sie in den HIV-Medikamenten miteinander kombiniert sind und wie sie verabreicht werden? In den folgenden Abschnitten findest zu nähere Erläuterungen zu den verschiedenen Wirkstoffklassen und den einzelnen Wirkstoffen.
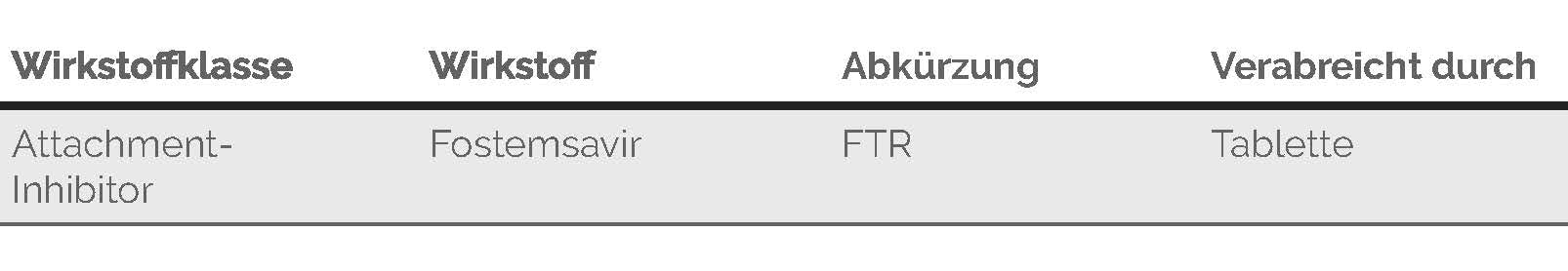
Wirkstoffe, die ein Andocken des HI-Virus an die menschliche Zelle verhindern und so dafür sorgen, dass das Virus diese Zelle nicht infizieren kann werden Attachment-Inhibitoren genannt (von „attachment“, englisch für „Bindung“). Der Begriff „Inhibitoren“ ist ein anderes Wort für „Hemmstoffe“, also für Wirkstoffe, die einen Entwicklungsschritt des Virus blockieren.
Attachment-Inhibitoren: Das Virus hat auf seiner äußeren Oberfläche Andockstellen die es zum Anbinden an die sogenannten Rezeptoren auf einer menschlichen Zelle benötigt. Attachment-Inhibitoren legen sich über die Andockstellen am Virus und blockieren sie, während das Virus noch frei im Blut „schwimmt“. So wird verhindert, dass das Virus an die menschliche Zelle andocken und sie infizieren kann. Bislang gibt es unter den verschiedenen Wirkstoffen für die HIV-Therapie nur einen Vertreter aus der Klasse der Attachment-Inhibitoren.
Die Wirkstoffe, die ein Eindringen des Virus in die menschliche Zelle verhindern, werden häufig auch als Entry-Inhibitoren bezeichnet (von „entry“, englisch für „Eingang“). Neben den weiter unten beschriebenen Entry-Inhibitoren im engeren Sinne gibt es auch neuartige Wirkstoffe, die ein Eindringen des HI-Virus in die menschliche Zelle verhindern, die sogenannten monoklonalen Antikörper.
Monoklonale Antikörper: Hierbei handelt es sich um künstlich hergestellte Antikörper, die gezielt an eine bestimmte Oberflächenstruktur auf der menschlichen Zelle (CD4-Zelle) binden und so verhindern, dass das Virus nach dem Andocken in die Zelle eindringen kann. Bislang gibt es unter den Medikamenten für die HIV-Therapie nur einen Vertreter aus der Klasse der monoklonalen Antikörper.

In der Gruppe der Entry-Inhibitoren unterscheidet man zwei verschiedene Wirkstoffklassen:
CCR5-Inhibitoren: Sie verhindern, dass das HI-Virus sich nach dem Andocken an die Rezeptoren der CD4-Zelle noch fester an die Zelle binden kann. Auf diese Weise wird das Eindringen des Virus in die Zelle und somit auch die Infektion der Zelle mit dem HI-Virus unterbunden. Bislang gibt es für die HIV-Therapie nur einen Vertreter aus der Klasse der CCR5-Inhibitoren.

Fusions-Inhibitoren: Wenn das HI-Virus bereits an der Oberfläche der Immunzelle angedockt ist, kommt es normalerweise zu einer Verschmelzung der Virushülle mit der äußeren Hülle der Zelle. Dies ermöglicht es dem Virus, in die Zelle einzudringen. Die Wirkstoffklasse der Fusions-Inhibitoren verhindert genau diese Verschmelzung und damit das Eindringen des Virus. Aus dieser Wirkstoffklasse wurde bislang ebenfalls lediglich ein Wirkstoff entwickelt.

Auch unter den Wirkstoffen, die nach dem Eindringen in die Zelle eine Vermehrung der HI-Viren verhindern, gibt es verschiedene Klassen. Diese setzen an drei verschiedenen Enzymen an, die das HI-Virus als Werkzeuge für seine Vermehrung mit in die Immunzelle einschleust.
Reverse-Transkriptase-Inhibitoren: Damit sich das HI-Virus vermehren kann, muss seine Erbinformation – die virale RNA – in die Erbinformation der menschlichen Zelle (DNA) übersetzt werden. Dazu benutzt das Virus eine Art Werkzeug – das Enzym „Reverse Transkriptase“. An diesem Enzym setzen die zwei Unterarten der Wirkstoffklasse der Reverse- Transkriptase-Inhibitoren an: die NRTI (Nukleosidanaloge Reverse-Transkriptase-Inhibitoren) und die NNRTI (Nicht-Nukleosidanaloge Reverse-Transkriptase-Inhibitoren).
Während NNRTI auf direktem Wege die Funktionsfähigkeit der Reversen Transkriptase hemmen, arbeiten NRTI mit einem Trick, um die Vermehrung des Virus zu unterbrechen: Wenn die Reverse Transkriptase dabei ist, die virale Erbinformation (RNA) in die Form der menschlichen Erbinformation (DNA) zu übersetzen, schleusen die NRTI falsche Bausteine (auch „Analoga“ genannt) in diesen Prozess ein. Das führt dann zum Abbruch des Übersetzungsvorgangs. Das Ergebnis ist in beiden Fällen – sowohl bei NNRTI als auch bei NRTI – dasselbe: Die Vermehrung von HIV wird blockiert.
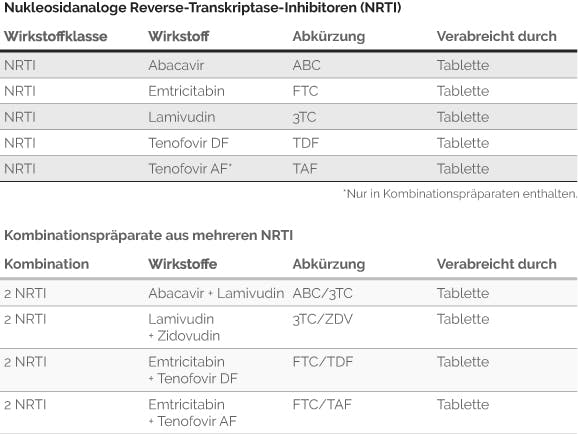
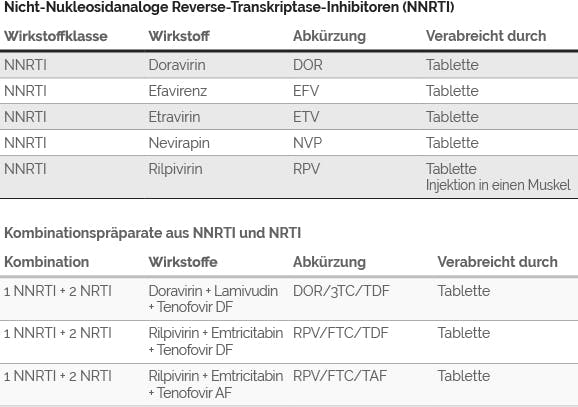
Integrase-Inhibitoren (INI): Auch das Enzym „Integrase“ gehört zur Grundausstattung des HI-Virus. Es benutzt dieses Enzym, um seine schon in die Form der DNA übersetzte Erbinformation in den Kern der Immunzelle einzuschleusen und dort in die menschliche DNA einzubauen. Das heißt, die Integrase-Inhibitoren setzen quasi einen Schritt später an, um das HI-Virus an der Vermehrung zu hindern: Das Virus hat zwar erfolgreich an die menschliche Zelle angedockt, konnte eindringen und in der Zelle seine Erbinformation von RNA in DNA übersetzen, allerdings wird nun durch die Integrase-Inhibitoren verhindert, dass die Virus-Erbinformation in die DNA der Zelle eingebaut werden kann.
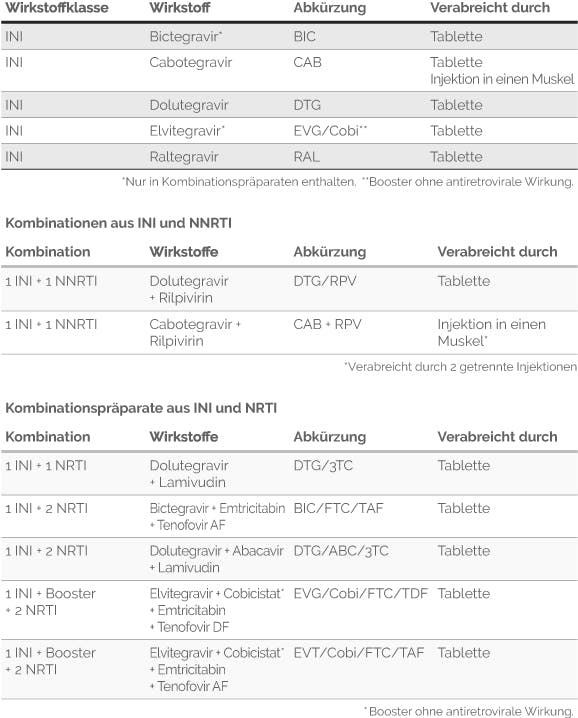
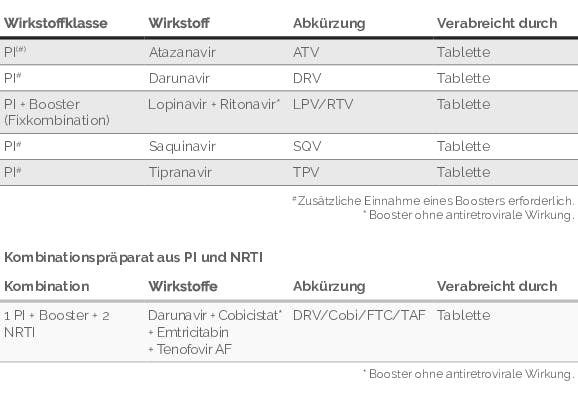
Protease-Inhibitoren (PI): Auch die „Protease“ ist ein Enzym des HI-Virus, das ihm als Werkzeug in seinem Vermehrungszyklus dient. Nach dem im vorhergehenden Abschnitt (Integrase-Inhibitoren) beschriebenen Einbau der Virus-Erbinformation in die DNA der Zielzelle können nun neue Virusbausteine produziert werden. Mithilfe der Protease werden diese Bausteine innerhalb der Zelle zu funktionsfähigen neuen Viren zusammengesetzt. Die Protease-Inhibitoren verhindern diese Zusammensetzung der einzelnen Bausteine und somit die Produktion neuer Viren. Damit setzen sie am letzten Schritt der Virusvermehrung an: Das Virus ist zwar in die menschliche Zelle eingedrungen und hat sie durch Einbau seines Erbmaterials auch dauerhaft infiziert, aber es gelingt nun nicht mehr, neue Viren zu produzieren.
Um eine höhere Wirkstoffkonzentration im Blut zu erzielen, werden Protease-Inhibitoren immer in Kombination mit einem sogenannten „Booster“ gegeben. Booster erhöhen auch die Wirkstoffkonzentration von anderen Medikamenten (Nicht-HIV-Medikamenten, Partydrogen und beispielsweise Johanniskraut) im Blut.
Es gibt auch Wirkstoffe, die verhindern, dass neue Viren außerhalb der Zelle zu funktionsfähigen und infektiösen Viren reifen können. Aktuell gibt es hier nur eine Wirkstoffklasse: Die Kapsid-Inhibitoren.
Kapsid-Inhibitoren: Sie verhindern den Zusammenbau des Kapsids innerhalb des Virus. Das Kapsid ist ein Teil des HI-Virus, in welchem sich die Erbinformation und bestimmte Enzyme befinden, die für die weitere Vermehrung des Virus wichtig sind. Bislang gibt es unter den verschiedenen Wirkstoffen für die HIV-Therapie nur einen Vertreter aus der Klasse der Kapsid-Inhibitoren.

Seit das HI-Virus entdeckt wurde, hat sich in der Erforschung und Entwicklung von Medikamenten sehr viel getan. Die ersten Medikamente, die zur Behandlung der HIV-Infektion entwickelt wurden, waren mit erheblichen Nebenwirkungen verbunden, und es musste eine Vielzahl verschiedener Tabletten nach einem engen Zeitschema eingenommen werden.
Durch die Entwicklung von immer effektiveren Wirkstoffen sind die heutigen, modernen HIV-Medikamente mit den damaligen im Hinblick auf ihre Wirksamkeit und Verträglichkeit kaum zu vergleichen. So kann heutzutage häufig eine komplette HIV-Therapie mit nur einer einzigen Tablette am Tag durchgeführt werden. Ebenso wurde in den letzten Jahren die Anzahl der für eine komplette HIV-Therapie notwendigen Wirkstoffe weiter reduziert, was hinsichtlich des Risikos für Medikamenten-Wechselwirkungen und mögliche unerwünschte Wirkungen von Vorteil sein kann. Auch neuere Behandlungsformen, wie zum Beispiel die Verabreichung langwirksamer Medikamente durch Injektion in einen Muskel oder als Infusion in die Vene, können je nach Verfügbarkeit der Therapien sowie der individuellen Eignung für manche Menschen mit HIV eine passende Option bieten. Ein Wissen um diese verschiedenen Therapieoptionen ist von großer Bedeutung, denn so kann man unter den unterschiedlichen Therapiemöglichkeiten gemeinsam mit dem/der Ärzt*in diejenige auswählen, die am besten zum eigenen Leben passt und HIV dadurch zu einem kleineren Teil im Alltag macht.
Insgesamt stehen heute für die Behandlung einer HIV-Infektion über 30 verschiedene Wirkstoffe und Medikamente zur Verfügung. Die meisten Menschen mit HIV nehmen täglich nur eine einzige Tablette ein. Durch die Vielzahl moderner Therapiemöglichkeiten lässt sich also für nahezu jeden eine individuell passende Therapie finden. Falls du im Laufe deiner HIV-Therapie ein Medikament nicht gut vertragen solltest oder es nicht in deinen persönlichen Alltag passt, dann sprich mit deinem/r Ärzt*in: Es gibt in den allermeisten Fällen eine Alternative.
Die enormen Fortschritte und Verbesserungen in der HIV-Therapie haben es möglich gemacht, dass HIV-positive Menschen heute ein normales und langes Leben führen können und HIV ein immer kleinerer Teil in ihrem Leben wird. Dank der modernen Therapiemöglichkeiten ist es heute in der Regel einfach, HIV-Infektionen wirksam zu behandeln und so zu verhindern, dass sich das Krankheitsbild Aids entwickelt.
Und selbst wenn die HIV-Infektion bereits weit fortgeschritten ist – also schon Symptome von Aids vorliegen – können der Beginn und die konsequente Fortführung einer HIV-Therapie dafür sorgen, dass der Krankheitsverlauf gestoppt wird und das Immunsystem sich wieder erholen kann. Unter einer erfolgreichen Therapie ist es Menschen mit HIV heute sogar möglich, auf natürlichem Wege gesunde Kinder zu zeugen und zur Welt zu bringen.
Mehr dazu erfährst du im Abschnitt „Schwangerschaft“.
Die modernen HIV-Medikamente sind in der Regel gut verträglich. Dennoch können wie bei allen Arzneimitteln auch unerwünschte Wirkungen – im allgemeinen Sprachgebrauch meist schlicht Nebenwirkungen genannt – auftreten. Es ist wichtig zu wissen, dass der Körper und Stoffwechsel zu Beginn einer HIV-Therapie eine gewisse Zeit brauchen, um sich daran zu gewöhnen und umzustellen. Aber keine Sorge: Falls unerwünschte Wirkungen auftreten sollten, kann es sein, dass diese nach kürzerer Zeit wieder verschwinden. Andernfalls lassen sie sich in aller Regel gut behandeln oder in Absprache mit deinem/r Ärzt*in durch einen Medikamentenwechsel lösen.
Es gibt heutzutage ein breites Spektrum an Behandlungsmöglichkeiten für HIV-positive Menschen. Welches Medikament am besten vertragen wird, ist individuell unterschiedlich. Deshalb ist es wichtig, offen mit deinem/r Ärzt*in zu sprechen, wenn deine HIV-Therapie Begleiterscheinungen hat, die dich stören oder belasten. Das gilt auch dann, wenn du aus anderen Gründen mit deiner aktuellen Therapie nicht zufrieden bist, etwa wenn du die Einnahme häufiger mal vergisst oder sonstige Probleme mit deinen Medikamenten hast. Ein offenes Gespräch über diese Punkte bietet euch die Möglichkeit, gemeinsam eine für dich persönlich besser passende Therapie zu finden.
- Gerade zu Beginn der HIV-Therapie oder nach einer Umstellung auf ein anderes Medikament ist es empfehlenswert, besonders auf dich und die Signale deines Körpers zu achten, um mögliche Veränderungen rasch zu bemerken und die weitere Entwicklung genau beobachten zu können. Solltest du Veränderungen bei dir beobachten, sprich deine/n Ärzt*in darauf an!
Welche unerwünschten Wirkungen im Einzelfall auftreten können, ist von Medikament zu Medikament verschieden. Wichtige Informationen hierzu findest du auch in den jeweiligen Beipackzetteln der Medikamente. Noch besser ist aber ein persönliches Gespräch mit deinem/r Ärzt*in. Falls du Bedenken bezüglich unerwünschter Wirkungen hast oder dich unsicher fühlst, sprich das ganz offen an. Dein/e Ärzt*in kann die Wahrscheinlichkeit möglicher unerwünschter Wirkungen gut einschätzen und mit dir gemeinsam Nutzen und Risiken des jeweiligen Medikaments abwägen. So könnt ihr die für dich die beste Entscheidung treffen, um deine Lebensqualität zu verbessern.
Wichtig ist dabei, dass ihr zu Beginn der Behandlung – aber auch im späteren Verlauf – regelmäßig und offen miteinander sprecht, um gemeinsam eine Therapie zu finden, mit der du dich wohlfühlst und die zu deinen aktuellen Lebensumständen passt. Auch diese verändern sich im Laufe eines Lebens und es kann vorkommen, dass ihr euch irgendwann für einen Wechsel der Medikamente entscheidet, weil du zum Beispiel auf einmal im Schichtdienst arbeitest und deine Tabletten nicht mehr wie gewohnt einnehmen kannst. Die HIV-Therapie an sich wird dich durch dein Leben begleiten, und deshalb sollte sie immer gut auf deine persönlichen Bedürfnisse und deine aktuelle Lebenssituation abgestimmt sein.
Generell sind bei den unter einer HIV-Therapie möglicherweise auftretenden unerwünschten Wirkungen zwei verschiedene Arten zu unterscheiden: akute Nebenwirkungen und Langzeitnebenwirkungen.
Akute Nebenwirkungen können in den ersten Wochen der Medikamenteneinnahme auftreten. Solltest du kurz nach Beginn der Therapie oder nach dem Wechsel auf neue Medikamente etwas Ungewöhnliches beobachten, dann wende dich bitte zeitnah an deinen/e Ärzt*in und besprich das mit ihm/ihr. Setze bitte deine Medikamente in keinem Fall eigenständig ab!
Die meisten der unter einer HIV-Therapie möglichen Nebenwirkungen lassen sich einfach behandeln. In manchen Fällen kann es schon ausreichen, in Absprache mit deinem/r Ärzt*in den Zeitpunkt der Einnahme zu verändern, um auftretende Nebenwirkungen zu verringern oder sogar ganz zum Verschwinden zu bringen.
Da akute Nebenwirkungen meistens in den ersten Wochen nach Therapiebeginn oder nach einem Wechsel der Medikamente auftreten, ist es empfehlenswert, deinem/r Ärzt*in im Vorfeld mitzuteilen, wenn du vor einer besonderen Situation oder Herausforderung in deinem Leben stehst – zum Beispiel im Studium oder bei der Arbeit. Dann könnt ihr gemeinsam den Zeitpunkt einer Umstellung deiner Therapie so wählen, dass nicht zwei außergewöhnliche Situationen gleichzeitig deine besondere Aufmerksamkeit erfordern.
Langzeitnebenwirkungen können auch noch nach Monaten oder Jahren auftreten und sich – je nach Medikament verschieden – zum Beispiel auf die Stoffwechselfunktion, die Organfunktion, den Knochenaufbau, die Libido oder die sexuelle Funktion auswirken.
Oft ist es nicht einfach zu beurteilen, ob auftretende Beschwerden tatsächlich unmittelbar auf unerwünschte Wirkungen der HIV-Medikamente zurückzuführen sind. Manche Beschwerden können auch mit anderen Faktoren in Zusammenhang stehen – etwa mit der psychischen Belastung durch die HIV-Infektion, mit dem Konsum von Nikotin, Alkohol und Substanzen (wie sogenannten Partydrogen) oder mit seelischem Stress.
In jedem Fall ist dein/e Ärzt*in die richtige Ansprechperson für dich, wenn du das Gefühl hast, dass deine HIV-Therapie Beschwerden verursacht. Er/sie kann am besten einschätzen, ob deine Probleme tatsächlich von den Medikamenten kommen und wie dir gegen deine Beschwerden geholfen werden kann.
Unerwünschten Wirkungen gegensteuern
Falls unter deiner HIV-Therapie unerwünschte Wirkungen auftreten, solltest du dich immer direkt an deinen/e Ärzt*in wenden. Ihr findet gemeinsam eine Lösung, um deine Beschwerden zu bessern. Eine Möglichkeit kann dabei sein, auf ein anderes Medikament umzusteigen, bei dem die beobachtete Nebenwirkung seltener oder gar nicht auftritt. Bitte setze das Medikament niemals auf eigene Faust ab, sondern stimme dich immer zuerst mit deinem/r Ärzt*in ab.
Was du sonst noch tun kannst: Eine gesunde Ernährung, Sport und ausreichend Bewegung halten dich fit und können dabei helfen, die Wahrscheinlichkeit für unerwünschte Wirkungen zu senken. Auch ein Verzicht aufs Rauchen und maßvoller Alkoholkonsum können sich positiv auswirken. Weitere Informationen dazu findest du im Kapitel „Gut leben mit HIV“.
So unterschiedlich wie die Menschen in ihrem individuellen Lebensstil sind, so unterschiedlich sind auch die Ansprüche HIV-positiver Menschen hinsichtlich ihrer HIV-Therapie. Es gibt nicht das eine bestimmte Medikament, das für jeden Menschen mit HIV gleich gut passt. Während einige mit einer täglichen Tablette gut klarkommen, kann für andere eine Therapie mit einer regelmäßigen Spritze die bessere Lösung sein. Daher ist es besonders wichtig, mit deinem/r Ärzt*in offen über deine Bedürfnisse und Erwartungen, deinen Lebensstil und auch etwaige Veränderungen in deinem Leben zu sprechen – damit ihr gemeinsam die für dich am besten passende HIV-Therapie findet.
Ein Arzt, der schon seit vielen Jahren Menschen bei ihrer HIV-Therapie betreut, gibt in diesem Video einige Ratschläge hierzu:
Eine Reihe von Hinweisen zu sich ändernden Lebensumständen bietet dir auch das Kapitel „Besondere Situationen meistern“.
Manchmal kann es auch sinnvoll sein, nach einer Weile von einem Medikament auf ein anderes umzusteigen, etwa wenn unerwünschte Wirkungen auftreten, die Gefahr von Langzeitnebenwirkungen besteht oder auch wenn die Regeln für die richtige Einnahme des Medikaments mit deinen neuen Lebensgewohnheiten nicht mehr in Einklang zu bringen sind. Ebenso ist es wichtig, die Therapie gut in den Alltag integrieren zu können, sodass diese einen möglichst wenig einschränkt oder belastet – wie etwa durch psychische Belastungen, wie das Verstecken der HIV-Medikamente aus Angst, dass diese entdeckt werden. Aber keine Sorge, wenn du unter der Nachweisgrenze bist und aus den oben genannten Gründen deine Therapie anpasst, dann kannst du in der Regel auch wieder zum vorherigen Medikament zurück wechseln, falls du mit der neuen Therapie nicht zurechtkommen solltest. Gemeinsam findet ihr eine Therapie, die möglichst gut zu deinem Lebensstil und deinen persönlichen Bedürfnissen passt. Wichtig ist dabei, dass du mit deinen Medikamenten zufrieden bist. Dazu mehr im Abschnitt „Therapietreue“. Je besser deine HIV-Therapie zu dir und deinem Leben passt, desto höher wird deine empfundene Lebensqualität sein.
Für deinen/e Ärzt*in ist es außerdem wichtig zu wissen, welche anderen Medikamente bzw. Präparate du einnimmst. Darunter fallen beispielsweise auch Nahrungsergänzungsmittel, Genussmittel oder Freizeitdrogen. Diese können möglicherweise mit deinen HIV-Medikamenten in Wechselwirkungen treten und so auch einen Einfluss auf deren Wirkung haben. Je weniger Wirkstoffe im Rahmen einer HIV-Therapie und auch für zusätzliche Begleiterkrankungen oder als Nahrungsergänzungsmittel eingenommen werden, desto geringer ist natürlich auch das Risiko für mögliche Wechselwirkungen. Alles, was sich also möglicherweise auf die HIV-Medikamente auswirken könnte, solltest du deinem/r Ärzt*in mitteilen, denn nur dann könnt ihr – falls nötig – deine HIV-Therapie entsprechend anpassen. Es findet sich immer eine Lösung, wichtig ist dabei vor allem der offene Dialog zwischen euch.
FÜR INNOVATIVE THERAPIEN DER ZUKUNFT BRAUCHT ES FORSCHUNG
Die Entwicklung der modernen HIV-Therapien ist in der Medizin eine Erfolgsgeschichte, die ohne intensive Forschung nicht passiert wäre. In den 1980er Jahren war HIV eine Diagnose mit weitreichenden Folgen und Menschen, die mit HIV lebten: sie konnten an AIDS erkranken und an dessen Folgen versterben. Durch Forschung ist HIV heute eine behandelbare chronische Erkrankung, mit der man gut und lange leben kann.
Auch das Wissen, dass unter erfolgreicher HIV-Therapie und nicht nachweisbarer Viruslast eine Übertragung von HIV beim Sex nicht stattfinden kann, ist der Forschung zu verdanken - genauso die Entwicklung der medikamentösen HIV-Prophylaxe (PrEP) zur Vorbeugung einer HIV-Infektion.
Damit Medizin sich weiter entwickeln kann, müssen unabhängig von einer bestimmten Erkrankung alle neuen Medikamente den gleichen Entwicklungsweg über klinische Entwicklung und Forschung durchlaufen. Doch wie läuft klinische Forschung ab? Welche rechtlichen und ethischen Rahmenbedingungen gibt es? Und wie wird die Sicherheit von Studienteilnehmenden gewährleistet? In diesem Kapitel fassen wir die wichtigsten Informationen zusammen.
Die Forschung zur Entwicklung neuer Medikamente ist die Grundlage für medizinischen Fortschritt. Sie umfasst die schrittweise Untersuchung neuer Medikamente, Behandlungsformen und medizinischer Verfahren und prüft sie auf Unbedenklichkeit in der Anwendung beim Menschen. Ziel ist es, Krankheiten vorzubeugen, sie besser zu verstehen, bestehende Behandlungen zu verbessern und neue Therapien zu entwickeln.
Wissenschaftler*innen erforschen und untersuchen dabei in präklinischen und klinischen Studien, ob neue Therapien oder Medikamente zuverlässig wirksam und sicher sind.
Ein klassisches Beispiel ist die Entwicklung von Impfstoffen: Erst durch Forschung konnten die Wirksamkeit und Sicherheit von Impfstoffen zur Vorbeugung von Krankheiten wie Masern oder Polio nachgewiesen werden. Mit dieser Forschung wird ein wichtiger Beitrag zur Bekämpfung und Vermeidung dieser Infektionskrankheiten geleistet.
Ohne Forschung gäbe es keine neuen Medikamente oder bessere Therapien. Sie hilft dabei, Erkrankungen wirksamer und sicherer zu behandeln oder zu vermeiden. Neue Medikamente und Therapien tragen dazu bei, die Lebensqualität von Menschen weltweit zu verbessern und ihre Lebenserwartung zu erhöhen. Forschung ist also der Schlüssel dazu, dass Menschen von neuen Erkenntnissen profitieren und die Medizin sich weiterentwickeln kann.
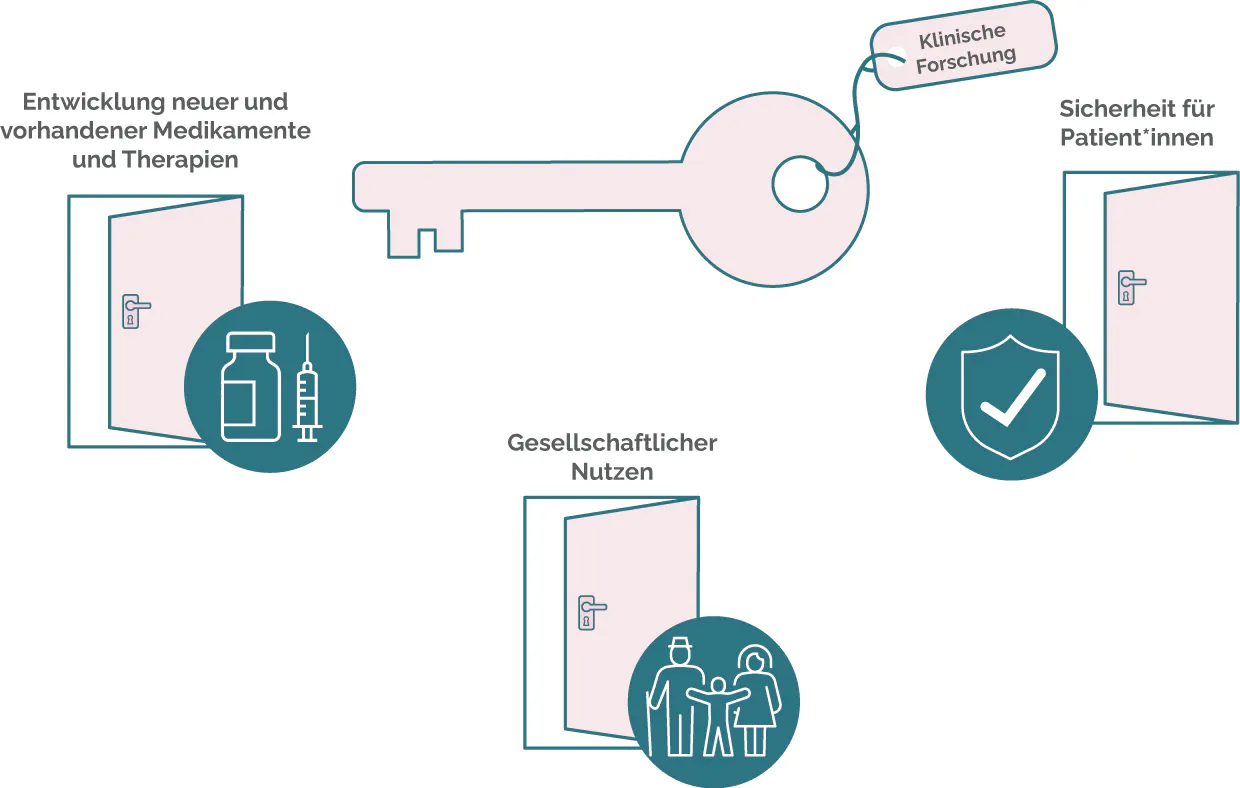
Abbildung: Die klinische Forschung als Schlüssel zu medizinischem Fortschritt
Entwicklung neuer Medikamente und Therapien
Jede neue Therapie – sei es ein Medikament, eine Impfung oder eine medizinische Technologie – muss zunächst gründlich getestet werden, bevor sie zur Anwendung am Menschen zugelassen werden kann. Diese Forschung sorgt dafür, dass nur geprüfte und wirksame Produkte zur Behandlung eingesetzt werden, die den Menschen tatsächlich helfen und sicher anzuwenden sind.
Nicht alle vorhandenen medizinischen Behandlungen sind perfekt. Forschung hilft auch dabei, vorhandene Therapien zu überarbeiten und zu verbessern. So können Nebenwirkungen reduziert, zur einfacheren Anwendung andere Formen der Verabreichung entwickelt, oder mehrere Medikamente gleichzeitig in einer Tablette vereint werden, um die Anzahl an Tabletten zu verringern.
Dank der Ergebnisse von Studien konnten so beispielsweise Krebstherapien durch Weiterentwicklung der Behandlungen und Therapieformen gezielter und verträglicher werden und führen damit für viele Menschen zu besseren Prognosen.
Sicherheit für Patient*innen
Die Sicherheit und Unversehrtheit der Menschen stehen in der Anwendung von Medikamenten immer an erster Stelle. So sollen durch die präklinische und klinische Forschung Risiken und Nebenwirkungen in der Anwendung neuer Medikamente und Therapien minimiert werden.
Bevor ein neues Medikament von den Behörden eines Landes zugelassen wird, durchläuft es mehrere Phasen der präklinischen bzw. klinischen Forschung. Dabei wird genau überprüft, ob das Medikament sicher ist und welche Dosierung für den gewünschten Therapieerfolg nötig ist.
Gesellschaftlicher Nutzen
Die Ergebnisse der Forschung kommen nicht nur einzelner Patient*innen zugute, sondern der gesamten Gesellschaft. Sie helfen, Erkrankungen besser zu verstehen und vorzubeugen, die Lebensqualität und -erwartung der Menschen zu verbessern und die Kosten im Gesundheitssystem durch zielgerichtete und wirksame Behandlungen zu senken.
Welche Bedeutung Klinische Forschung hat und weshalb sie notwendig ist, erfährst du in diesem Video:
Was sind die gesetzlichen Vorgaben und ethische Prinzipien in der klinischen Forschung?
Damit in der Forschung die Rechte und das Wohl der teilnehmenden Menschen geschützt werden, gibt es klare gesetzliche Regeln und ethische Vorgaben.
Neben dem in Deutschland geltenden Arzneimittelgesetz (AMG) muss klinische Forschung den Vorgaben der Helsinki-Deklaration (internationale ethische Grundsätze), dem Good Clinical Practice (ethische und wissenschaftliche Regeln) folgen und wird über die Aufsicht der deutschen Ethikkommissionen eingeschätzt und überwacht.
Die geltenden Regeln und Vorgaben sorgen dafür, dass Studien ethisch, sicher und transparent ablaufen und dass die Rechte der Menschen immer im Mittelpunkt stehen und sensible Daten geschützt werden.
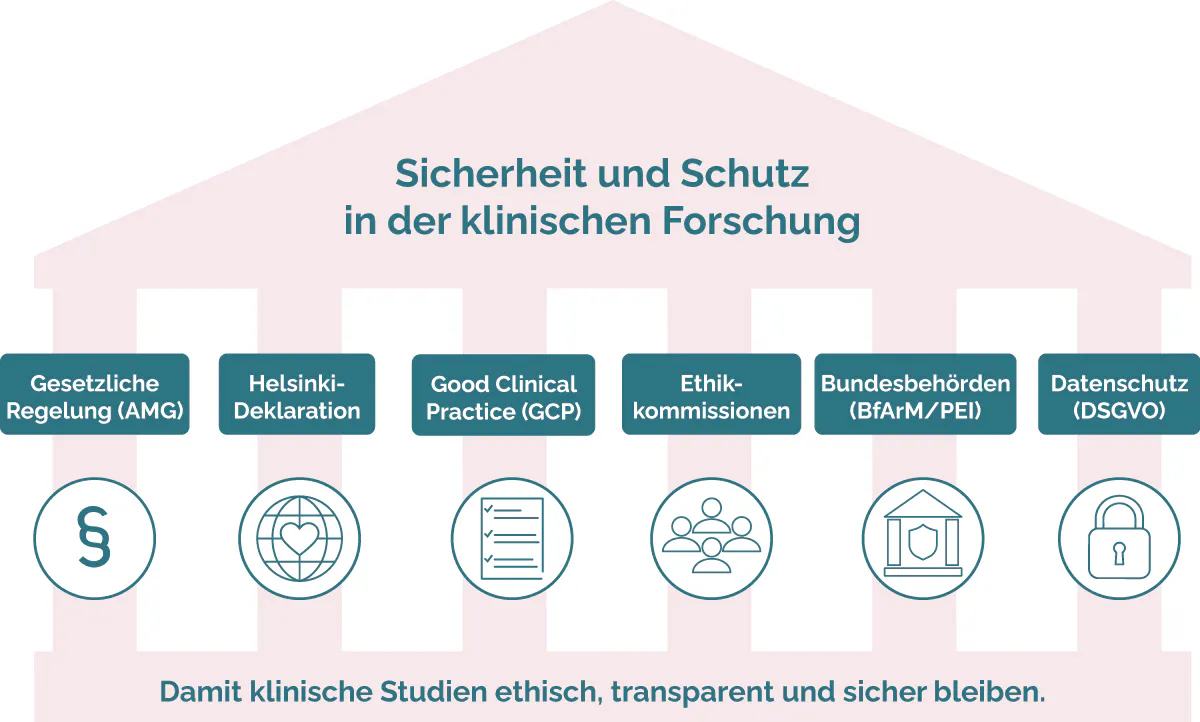
Abbildung: Die Säulen der gesetzlichen und ethischen Prinzipien klinischer Forschung
Gesetzliche Regelung
Das Arzneimittelgesetz (AMG) ist die zentrale gesetzliche Grundlage für klinische Studien mit Arzneimitteln in Deutschland. Es stellt sicher, dass Studien sicher, ethisch und wissenschaftlich fundiert durchgeführt werden.
Konkret heißt das: Studien dürfen nur mit behördlicher und ethischer Zustimmung starten. Es gelten strenge Regeln für Aufklärung, Dokumentation und Datenschutz für alle, die an einer Studie teilnehmen oder in der Durchführung beteiligt sind.
Die Durchführung muss transparent und nachvollziehbar sein. Bei Studien mit Minderjährigen oder nicht einwilligungsfähigen Personen sind besondere Schutzvorgaben einzuhalten.
Die Helsinki-Deklaration: Ethikstandards für Studien am Menschen
Die Helsinki-Deklaration ist ein internationales Grundsatzpapier, das 1964 von Ärztinnen und Ärzten vom Weltärztebund entwickelt wurde. Sie legt seitdem fest, wie medizinische Forschung am Menschen ethisch korrekt durchgeführt werden soll.
Das wichtigste Ziel: Die Würde, die Rechte, die Sicherheit und das Wohlergehen der Menschen, die an Studien teilnehmen, müssen immer an erster Stelle stehen. Zuletzt wurde die Deklaration im Oktober 2024 aktualisiert.
Die Deklaration fordert zum Beispiel, dass jede Studie einen klaren Nutzen für die Gesellschaft haben muss und transparent durchgeführt wird. Die Risiken für die Teilnehmenden sollen so gering wie möglich gehalten werden. Außerdem müssen die Teilnehmenden umfassend über die Studie informiert werden und freiwillig zustimmen, bevor sie teilnehmen.
Good Clinical Practice (GCP): Internationale Richtlinien für die Durchführung
Good Clinical Practice, kurz GCP, ist ein international anerkannter Standard für die Planung, Durchführung und Dokumentation klinischer Studien. GCP sorgt dafür, dass die Ergebnisse von Studien zuverlässig und nachvollziehbar sind, und dass die Rechte der Teilnehmenden geschützt werden.
Zu den wichtigsten Regeln der GCP gehören:
- Jede Studie braucht einen detaillierten Plan, der genau beschreibt, wie sie abläuft.
- Alle Daten müssen sorgfältig dokumentiert werden.
- Die Privatsphäre der Teilnehmenden muss geschützt werden.
- Das die Studie durchführende pharmazeutische Unternehmen trägt die Verantwortung, dass alle Vorgaben eingehalten werden.
GCP ist weltweit gültig und wird von Behörden und Unternehmen anerkannt. Wer sich an GCP hält, sorgt dafür, dass Studien sicher, vertrauens- und glaubwürdig sind.
Aufsicht durch Ethikkommissionen: Prüfung des Forschungsplans
Bevor eine klinische Studie zur Untersuchung eines neuen Medikaments oder einer Therapie starten darf, muss sie von einer unabhängigen Ethikkommission geprüft werden.
Diese Kommission besteht aus Fachleuten, zum Beispiel Ärzt*innen, Wissenschaftler*innen, und oft auch Patientenvertreter*innen. Sie prüft, ob das Ziel und die Art der Durchführung der Untersuchung in der Studie ethisch vertretbar sind und ob die Rechte der Teilnehmenden gewahrt werden.
Die Ethikkommission achtet darauf, dass:
- Die Risiken für die Teilnehmenden möglichst gering sind.
- Die Informationen für die Teilnehmenden verständlich und vollständig sind.
- Die Datenschutz-Grundverordnung (eine Verordnung der Europäischen Union) in der Studie umgesetzt wird.
- Die Studie einen echten wissenschaftlichen Nutzen hat.
Ohne die positive Zustimmung der Ethikkommission darf keine klinische Studie beginnen oder durchgeführt werden.
Genehmigung durch eine Bundesbehörde
Vor Beginn einer Studie muss in Deutschland eine Genehmigung zur Durchführung der Studie durch eine der sogenannten Bundesbehörden des Bundesministeriums für Gesundheit vorliegen, also entweder dem Bundesinstitut für Arzneimittel und Medizinprodukte (BfArM) oder dem Paul-Ehrlich-Institut (PEI). Für Studien in Europa ist auch eine Genehmigung durch die Europäischen Arzneimittel-Agentur (EMEA) notwendig.
Umfassende Informationen zur geplanten Studie werden den Behörden übergeben, die dann prüfen, ob alle Voraussetzungen zur unbedenklichen Durchführung erfüllt sind.
Die Bundesbehörden prüfen:
- Ob ausreichend Daten zur Sicherheit und Verträglichkeit des zu prüfenden Medikaments vorliegen.
- Die wissenschaftliche Qualität gesichert ist.
- Die gesetzlichen Vorgaben und Good Clinical Practice Standards eingehalten werden.
- Die Qualifikation der Prüfärzt*innen und Studienzentren.
- Die Vollständigkeit und Verständlichkeit der Patienteninformation und Einwilligung.
Bei internationalen Studien arbeitet die Bundesoberbehörde eng mit Behörden aus anderen Ländern zusammen.
Datenschutz
Die Datenschutz-Grundverordnung (DSGVO) ist eine EU-Verordnung, die wichtige Regeln für die sichere Verarbeitung und Nutzung personenbezogener Daten festlegt und auch in der klinischen Forschung eingehalten werden müssen. In Deutschland gilt zusätzlich auch das Bundesdatenschutzgesetz (BDSG) und ergänzt die EU-Datenschutz-Grundverordnung.
Beide rechtlichen Vorgaben beschreiben, wie personenbezogene Daten:
- verarbeitet
- geschützt
- dokumentiert
werden müssen.
Daten dürfen nur für klar definierte Zwecke erhoben und verwendet werden. Die Verarbeitung ist nur erlaubt, wenn eine gesetzliche Grundlage oder Einwilligung der Teilnehmenden vorliegt. Auch in Studien werden Daten nur erhoben und so lange gespeichert, wie eine Einwilligung vorliegt.
Potenzielle Teilnehmer*innen müssen also wissen, welche Daten wie und warum erhoben, verarbeitet und pseudonymisiert werden. Pseudonymisiert bedeutet, dass die persönlichen Daten der Teilnehmer*innen wie etwa der Name und Geburtsdatum verschlüsselt werden und kein Rückschluss auf die Identität möglich ist.
Auch wird sichergestellt, dass der Zugriff auf diese Daten kontrolliert und geregelt erfolgt.
Wie läuft Forschung zur Medikamentenentwicklung ab?
Die Medikamentenentwicklung folgt einem klar definierten Plan, der in verschiedene Stufen unterteilt ist.
Der Entwicklungs- und Ablaufprozess reicht von der Entdeckung neuer Wirkstoffe bis zur klinischen Studienphase IV. Nur so ist sichergestellt, dass jede Phase der Entwicklung konsequent auf den Ergebnissen der vorherigen Phasen aufbaut und zusätzliche wichtige und wertvolle Informationen zur Wirksamkeit und Sicherheit des Medikaments geliefert werden können.
Wie klinische Forschung in aufeinanderfolgenden Phasen abläuft, wird in diesem Video kurz und knapp erklärt:
Entdeckung neuer Wirkstoffe
Forschende suchen zunächst nach einem sinnvollen Angriffspunkt im Krankheitsgeschehen – etwa einem Molekül oder Enzym. Millionen Substanzen werden im Labor getestet oder in Wirkstoff-Datenbanken analysiert, ob sie dort wirken können, wo sie einen Angriffspunkt für bestimmte Krankheitsauslöser darstellen. Die besten „Treffer“ werden im Labor optimiert. Dann beginnt die präklinische Forschung.
Präklinische Forschung
Bevor ein Wirkstoff in der klinischen Studienphase mit Menschen untersucht wird, erfolgt in der präklinischen Phase die Forschung im Labor und an Tieren. Ziel ist es, die grundlegende Sicherheit und Wirksamkeit intensiv zu prüfen, und es wird geprüft, ob der Wirkstoff für den Körper schädlich sein könnte.
Die verwendeten Methoden sind Test an Zellen im Labor, Untersuchungen an Tieren und zunehmend auch Computersimulationen gestützt von künstlicher Intelligenz. Wenige Wirkstoffe schaffen den Sprung von der präklinischen in die klinische Phase (von 10.000 Wirkstoffen schaffen es nur etwa 5 – 10 in die klinische Phase).
Phase I: Sicherheit und Dosierung
Wenn ein neuer Wirkstoff in der präklinischen Phase erfolgreich ist, dass heißt, als für Menschen sicher genug eingestuft wurde, wird er in Phase I erstmals an einer kleinen Gruppe gesunder Freiwilliger (meist 20–80 Personen) als Medikament untersucht. Das ist dann der Beginn des klinischen Teils der Forschung.
Die wichtigsten Ziele sind hier Informationen zur Sicherheit, Verträglichkeit und möglichen Dosierung zu erlangen. Auch wie das Medikament vom Körper aufgenommen, sich darin verteilt, verarbeitet und letztendlich ausgeschieden wird, spielen hier eine große Rolle.
Phase II: Effektivität und Nebenwirkungen
In der Phase II werden die Wirksamkeit und Sicherheit des Medikaments an einer größeren Gruppe an Teilnehmenden untersucht (meist 100–300). Dabei handelt es sich um Menschen mit einer Erkrankung oder Infektion, für die das Medikament entwickelt wird.
Ziel ist es, unter verschiedenen Dosierungen des Medikamentes die optimale Dosierung zu bestimmen und erste Daten zur Wirksamkeit und Verträglichkeit zu sammeln. Die Studien werden oft in Phase IIa (Proof of Concept, Konzeptprüfung) und IIb (Dose Finding, Dosierungsfindung) unterteilt.
Phase III: Vergleich mit Standardtherapien
In Phase III wird das Medikament an einer noch größeren Gruppe (oft 1.000–3.000 oder mehr Menschen) untersucht. Dabei wird das zu untersuchendes Medikament mit der Therapie verglichen, die in dem Moment als Behandlungsstandard gilt oder es wird mit einem Placebo verglichen. In vielen Studien wissen weder die Teilnehmenden noch die Studienärzt*innen nicht, ob sie das zu untersuchende Medikament oder das Vergleichsmedikament bzw. Placebo erhalten.
Solche Studien nennt man verblindete Studien. Dies ist wichtig, weil so verhindert wird, dass Erwartungen oder Vorwissen das Verhalten von Teilnehmenden oder die Bewertung der Studie beeinflussen – so bleiben die Ergebnisse objektiv und wissenschaftlich zuverlässig.
Ziel der Phase III Studien ist es, die Wirksamkeit und Sicherheit in einer großen Gruppe Teilnehmender zu bestätigen und seltene Nebenwirkungen zu erkennen. Die Ergebnisse dieser Studien-Phase sind entscheidend für die Zulassung eines Medikaments.
Zulassung der Medikamente
Bevor ein Medikament in die Apotheke kommt und verschrieben werden kann, muss die gesamte Forschung zur Medikamentenentwicklung abgeschlossen sein und alle daraus resultierenden präklinischen und klinischen Ergebnisse der Gesundheitsbehörde (der Europäischen und der deutschen Behörde) vorgelegt werden. Diese sogenannten Zulassungsdossiers umfassen mehrere tausend Seiten und werden von den Behörden in einem Zulassungsverfahren geprüft.
Nur wenn das Nutzen-Risiko-Verhältnis des neuen Medikamentes positiv ist, wird die Zulassung erteilt. Auch nach der Markteinführung wird das Medikament weiter beobachtet, um seltene Nebenwirkungen zu erkennen. Von der ersten Idee bis zur Zulassung vergehen oft 10–13 Jahre, und nur wenige Wirkstoffe schaffen es bis zum zugelassenen Medikament.
Phase IV: Langfristige Überwachung nach Marktzulassung
Nach der behördlichen Zulassung folgt Phase IV, in der das Medikament im Alltag überwacht wird. Ziel ist es, sehr seltene Nebenwirkungen zu erkennen sowie die langfristige Sicherheit und Wirksamkeit zu bewerten.
Auswertung und Publikation
Die Forschungs- und Studienergebnisse werden systematisch ausgewertet, der Europäischen Arzneimittel-Agentur, der Bundesbehörde und den Ethikkommissionen vorgelegt und auch in Fachzeitschriften veröffentlicht. Die Auswertungen des gesamten Studienprogramms müssen für die Zulassung eines neuen Medikamentes der zur Bewertung vorgelegt werden.
Auch Ergebnisse aus Studien, die nach der Zulassung eines neuen Medikamentes durchgeführt werden, müssen den Behörden zur Verfügung gestellt werden und tragen weiter zum Gesamtwissen über ein Medikament bei.
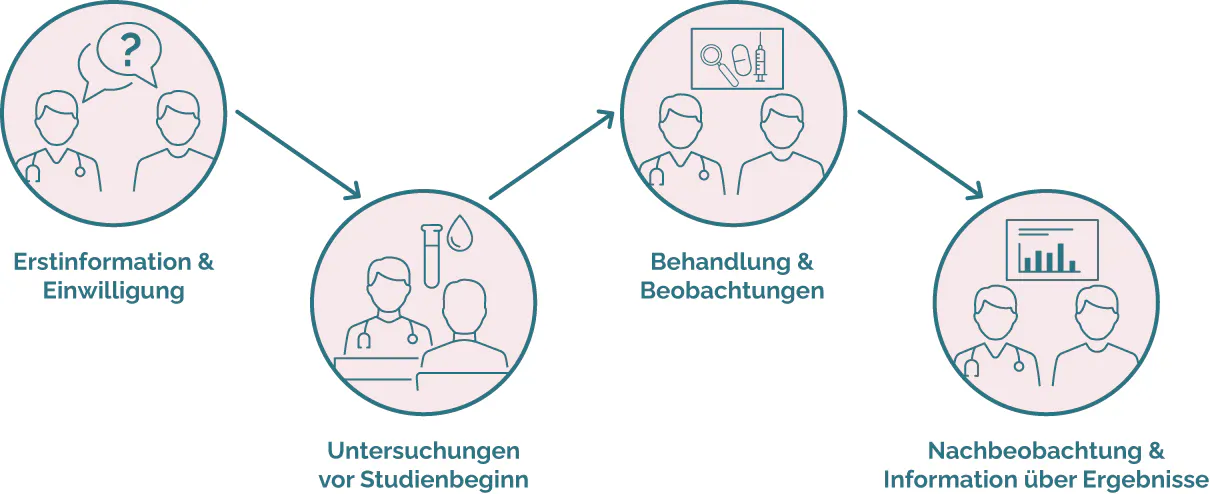
Abbildung: Ablauf der Studienteilnahme aus Sicht der Teilnehmenden
Information und Einwilligung
Die Teilnehmer*innen erhalten ausführliche Informationen über die Studie, das Medikament und mögliche Risiken. Erst wenn eine schriftliche Zustimmung der teilnehmenden Person vorliegt und ein/e Studienärzt*in die grundlegenden Voraussetzungen zur Teilnahme geprüft hat, darf sie teilnehmen.
Untersuchungen vor Studienbeginn
Vor dem Einschluss in die Studie werden Gesundheitsdaten erhoben, z. B. durch Bluttests oder Fragebögen, um sicherzustellen, dass die Teilnehmer*innen für die Studie geeignet sind.
Behandlung und Beobachtung
Sind Teilnehmer*innen für eine Studie geeignet, werden sie in die Studie aufgenommen und erhalten das zu untersuchende Medikament oder auch ein Vergleichsmedikament bzw. ein Placebo.
In den meisten Studien müssen Teilnehmer*innen während des Behandlungszeitraums regelmäßig ein Studienzentrum besuchen (das kann eine Praxis oder auch eine Klinik sein). Dabei wird erfasst, wie es ihnen geht, es werden eventuell Laboruntersuchungen oder andere Tests durchgeführt (z.B. eine Blutuntersuchung, Messung des Blutdrucks, des Gewichts etc.). Ärzt*innen beobachten die Gesundheit der Teilnehmenden genau und dokumentieren alles.
Nachbeobachtung und Information über Ergebnisse
Auch nach der Behandlung im Rahmen der Studie kann es weitere Untersuchungen geben, um langfristige Wirkungen zu erfassen. Teilnehmer erhalten nach Ende der Studie und Auswertung der Daten typischerweise eine Zusammenfassung der Ergebnisse.
Im nachfolgenden Video wird anschaulich erklärt, was während der Teilnahme an einer Studie auf die Teilnehmenden zukommt:
Seit das HI-Virus entdeckt wurde, hat sich in der Erforschung und Entwicklung von Medikamenten sehr viel getan: Die ersten Therapien waren mit starken Nebenwirkungen verbunden, und es musste eine Vielzahl verschiedener Tabletten eingenommen werden, um die Menge der Viren im Körper so niedrig wie möglich zu halten.
Fortschritt durch Studien
Durch die Entwicklung von immer effektiveren Wirkstoffen sind die heutigen, modernen HIV-Medikamente mit den damaligen im Hinblick auf ihre Wirksamkeit und Verträglichkeit kaum zu vergleichen. So kann die HIV-Therapie heutzutage häufig mit nur einer einzigen Tablette am Tag durchgeführt werden. Bei erfolgreicher Therapie ist HIV im Blut dann auch nicht mehr nachweisbar.
Forschung hat dazu beigetragen, dass eine Behandlung entwickelt werden konnte, die nicht mehr täglich als Tablette, sondern einmal alle zwei Monate durch Injektion verabreicht wird. Aktuell wird daran geforscht, weitere langwirksame Medikamente zu entwickeln, die seltener eingenommen oder verabreicht werden müssen – zum Beispiel durch Injektion alle vier oder sechs Monate oder Tabletten, die nur einmal pro Woche eingenommen werden müssen. Auch Selbstinjektionen – ähnlich einer Heparin- und Insulinspritze sind in der Erforschung.
Heilung – Aktuelle Forschungsansätze
Neben der Entwicklung neuer Therapiekonzepte und Medikamenten, ist für viele Wissenschaftler*innen auch die Erforschung einer vollständigen Heilung der Menschen von ihrer HIV-Infektion ein großes Ziel.
Heilungsansätze werden seit Jahren intensiv untersucht und stellt bis heute für Forscher*innen eine große Herausforderung dar. Das liegt daran, wie das Virus nach einer Infektion seine genetische Information direkt in das Erbgut menschlicher Zellen einbaut. Dort „versteckt“ es sich und kann jederzeit neue Viren produzieren – außer man nimmt dauerhaft Medikamente, die die Vermehrung stoppen. Genau dieses „Versteckspiel“ macht es so schwierig, das Virus vollständig zu erreichen, zu entfernen oder unschädlich zu machen. Die Forschung arbeitet an verschiedenen Methoden, um HIV entweder komplett aus dem Körper zu entfernen oder so zu verändern, dass es keinen Schaden mehr anrichten kann.
Es gibt bereits viele neue biomedizinische Methoden, die Hoffnung machen und die Heilungsforschung vorantreiben. Dennoch bleibt die Suche nach einer Heilung komplex und erfordert viel Zeit und Innovation. Bis heute wurden nur wenige Menschen unter sehr schweren Bedingungen und Voraussetzungen von HIV geheilt.
Der unter Wissenschaftler*innen als „Düsseldorfer“-Patient bezeichnete Marc Franke ist einer dieser wenigen Menschen. Seine Erfahrung mit der Heilungsforschung hat er in einem Interview mit uns geteilt. Du findest dieses in Ausgabe #5 des YOU+ Magazins.
Aktuelle Herausforderungen
Trotz aller Fortschritte gibt es noch viel zu tun und HIV-Forschung bleibt wichtig und notwendig zur:
- Entwicklung von langwirksamen Therapien, die weniger häufig verabreicht werden müssen.
- Entwicklung neuer Wirkstoffe, die auch dann noch wirken, wenn ältere Medikamente nicht mehr wirken.
- Entwicklung von Therapien, die Stigma und Diskriminierung entgegenwirken.
- Heilung und zu weiteren Präventionsoptionen.
- Sicherstellung des weltweiten Zugangs zu modernen Therapien.
Gesellschaftliche Bedeutung – Gemeinsam für Fortschritt
Forschung hat große gesellschaftliche Bedeutung, denn nur gemeinsam gelingt medizinischer Fortschritt und jeder Beitrag zählt: Wer sich informiert, an Studien teilnimmt oder andere aufklärt, hilft, die Medizin und die globale Gesundheit voranzubringen.
Die HIV-Forschung ist ein Beispiel dafür, wie Wissenschaft das Leben vieler Menschen verbessern kann. Gemeinsam können wir Vorurteile abbauen, Lebensqualität steigern und Hoffnung geben.
WIE SICH THERAPIETREUE POSITIV AUF DEINE LEBENSQUALITÄT AUSWIRKT
Die wissenschaftliche Entwicklung der HIV-Therapie hat in den vergangenen Jahren und Jahrzehnten enorme Fortschritte gemacht. Die heutigen Medikamente sind meist gut verträglich und verfügen über eine hohe Wirksamkeit. Damit sie diese entfalten können, gibt es jedoch eine Voraussetzung: Sie müssen konsequent und richtig angewendet werden. Mediziner*innen sprechen in diesem Zusammenhang von der Therapietreue, auch „Adhärenz“ genannt.
Sicher, die Therapie kann durchaus anstrengend sein, und manchmal kann sie dich auch nerven. Aber der Erfolg deiner HIV-Therapie hängt in ganz wesentlichem Maße davon ab, dass du die Regeln für die richtige Einnahme bzw. Anwendung deiner Medikamente einhältst. Andernfalls können die Medikamente nicht richtig gegen die HI-Viren wirken und es kann so zur Ausbildung von Resistenzen gegen Bestandteile deiner Therapie kommen. Das bedeutet, dass das Virus in deinem Körper dann weniger empfindlich gegenüber deinem Medikament wird und sich sozusagen gegen die Therapie wehrt.
Damit du dir langfristig eine gute Lebensqualität bewahrst, solltest du dich also an die Vorgaben für die Einnahme deiner Medikamente halten. Das bedeutet:
Achte darauf, dass du immer genug deiner Medikamente zu Hause hast. Plane dazu auch regelmäßige Termine mit deinem/r Ärzt*in, um rechtzeitig ein neues Rezept zu bekommen.
Nimm deine Medikamente regelmäßig und am besten jeweils zur gleichen Tageszeit ein.
Falls vorhanden, beachte die weiteren Einnahmevorschriften deines Medikaments (zum Beispiel Medikament zu einer Mahlzeit einnehmen, oder es nicht mit bestimmten anderen Medikamenten oder Nahrungsergänzungsmitteln kombinieren).
Eine HIV-Therapie lässt sich heutzutage gut in den Alltag einbinden. Für die richtige Durch- führung der Therapie sind heute nur noch wenige Punkte zu beachten. Dazu ist es von Vorteil, wenn du über deine HIV-Infektion und deine Behandlung selbst gut Bescheid weißt – also ein/e informierter/e Patient*in bist. Dein/e Ärzt*in oder eine der zahlreichen HIV-Beratungsstellen und -Selbsthilfeorganisationen stehen dir hier zur Seite. Du kannst dir dort zu allem, was dich beschäftigt, Informationen und Unterstützung holen.
Besonders kommt es dabei auf ein vertrauensvolles Verhältnis zu deinem/r Ärzt*in an, denn es ist wichtig, dass ihr gemeinsam an einem Strang zieht. Auch deine persönliche Einstellung zur HIV-Therapie spielt eine wichtige Rolle: Wenn du gut Bescheid weißt und alle deine Fragen geklärt sind, dann fällt dir der Umgang mit der Therapie leichter. Trotzdem: Es ist menschlich, dass die tägliche Einnahme unter bestimmten Umständen auch mal schwierig sein kann. Auch hier hilft es dir weiter, offen zu sein und es deinem/r Ärzt*in zu sagen, wenn du mit der regelmäßigen Einnahme oder unerwünschten Wirkungen deiner Medikamente gerade Probleme hast.
Dabei ist es wichtig, dass du deine persönlichen Bedürfnisse gut kennst. Denn je besser du über deine eigenen Bedürfnisse Bescheid weißt und auch deren Veränderung bewusst im Blick hast, desto klarer kannst du mit deinem/r Ärzt*in darüber sprechen. Und wenn dein/e Ärzt*in deine Bedürfnisse und individuellen Herausforderungen in deinem Leben kennt, dann könnt ihr gemeinsam auch die Therapie auswählen, die am besten zu deinem aktuellen Leben passt.
Der Erfolg deiner HIV-Therapie hängt ganz wesentlich von der regelmäßigen Einnahme bzw. von der regelmäßigen Anwendung der HIV-Medikamente ab. In deinem Körper muss immer eine ausreichende Menge der Wirkstoffe (die sogenannte therapeutische Konzentration) vorhanden sein, damit diese effektiv gegen das HI-Virus wirken können. Der Verlauf der Wirkstoffkonzentration folgt in der Regel diesem Muster:
Kurz nach der Gabe der Medikamente ist die Konzentration der Wirkstoffe im Körper maximal hoch.
Das Medikament wird im Körper abgebaut, die Konzentration der Wirkstoffe sinkt.
Es ist Zeit für die nächste Gabe, damit die Wirkstoffkonzentration im Blut nicht zu gering wird.
Dabei ist es wichtig, dass sich die Konzentration der Medikamente stets in einem bestimmten Korridor bewegt: Einerseits muss die Konzentration hoch genug sein, um die Vermehrung der HI-Viren ausreichend zu blockieren – denn andernfalls kann das Virus Resistenzen gegen die Medikamente ausbilden, sodass die Therapie nicht mehr ausreichend wirkt. Andererseits darf die Konzentration der Medikamente aber auch nicht zu hoch werden – denn dann kann es zu Unverträglichkeitsreaktionen kommen. Es kommt also bei der Einnahme der Medikamente auf zwei Dinge an: Konstanz und Regelmäßigkeit.
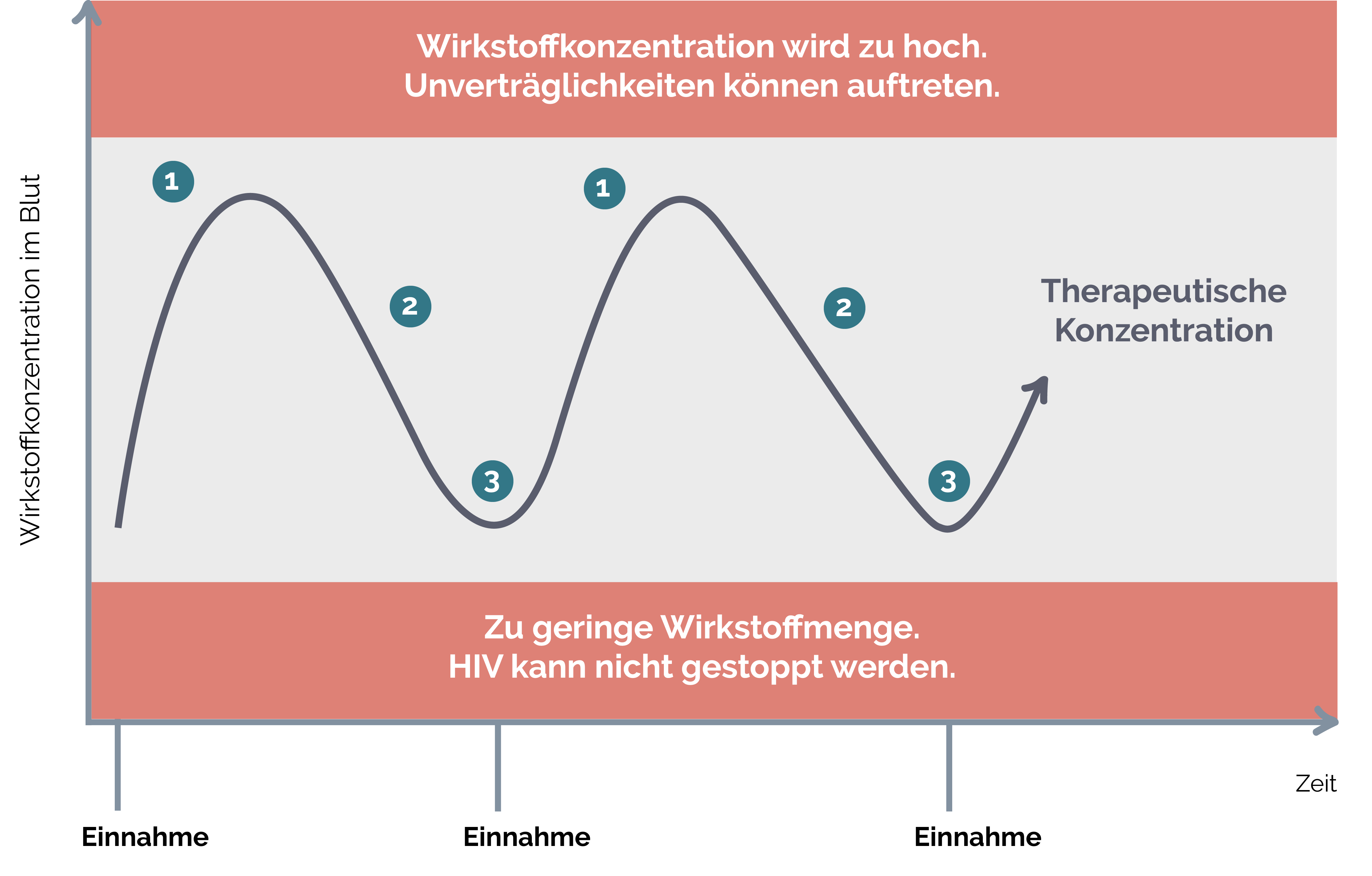
Abbildung: Zusammenhang zwischen der regelmäßigen Medikamenteneinnahme und dem Erhalt der richtigen Wirkstoffkonzentration
Das bedeutet aber nicht, dass du zum Beispiel deine Tabletten auf die Sekunde genau jeden Tag zur selben Uhrzeit nehmen musst und die ganze Therapie gefährdet ist, wenn du auch nur eine einzige davon auslässt. Das wäre unrealistisch – denn jeder vergisst mal etwas. Allerdings solltest du darauf achten, dass solche Situationen die Ausnahme bleiben und du deine HIV- Medikamente ansonsten durchgehend täglich und auch immer zur ungefähr gleichen Uhrzeit einnimmst.
- Solltest du allerdings feststellen, dass es dir generell und dauerhaft schwerfällt, deine Tabletten täglich einzunehmen, dann solltest du unbedingt deinen/e Ärzt*in auf deine Schwierigkeiten ansprechen. Gemeinsam könnt ihr der Ursache auf den Grund gehen und eine Lösung für dich finden.
Lass dir beim Erinnern an die HIV-Medikamente gerne auch helfen – zum Beispiel durch die Wecker- Funktion deines Smartphones, die dich an die Tabletteneinnahme erinnert. Auch eine Pillenbox kann dir helfen, den Überblick zu behalten, ob du dein Medikament heute schon eingenommen hast. Dabei gilt: Such dir für deine Tabletteneinnahme einen Zeitpunkt aus, der sich gut in deinen Tagesrhythmus integrieren lässt. So bleibt die Wahrscheinlichkeit gering, dass du die Einnahme vergisst.
Was bei der HIV-Therapie im Alltag noch zu beachten ist, erfährst du in folgendem Artikel:
Die meisten HIV-Medikamente werden als Tablette einmal pro Tag eingenommen. Falls du das einmal vergessen hast oder du dich kurz nach der Einnahme erbrechen musstest, solltest du bei der nächsten Einnahme nicht einfach die doppelte Menge einnehmen, denn dann kann es passieren, dass die Medikamente eine zu hohe Konzentration im Blut erreichen und sogenannte Unverträglichkeitsreaktionen auftreten. Nähere Informationen dazu, wie du dich verhalten solltest, wenn du die Einnahme einmal vergessen hast und wie lange du sie nach dem üblichen Einnahmezeitpunkt noch nachholen kannst, findest du im jeweiligen Beipackzettel deines Medikaments.
VERTRAUEN UND OFFENHEIT – DAS IST FÜR DAS GESPRÄCH MIT DEM/DER ÄRZT*IN WICHTIG
Mit deinem/r Ärzt*in offen über alle Themen zu sprechen, die Einfluss auf deine HIV-Therapie oder deine aktuelle Lebenssituation haben könnten, erfordert manchmal etwas Mut. Aber sei dir sicher: Die Menschen, die täglich mit HIV zu tun haben, gehen sehr respektvoll und sensibel mit dir, deinen Bedürfnissen und deiner Geschichte um. Alles, was du deinem/r Ärzt*in sagst, wird vertraulich behandelt – schon allein deshalb, weil Ärzt*innen der Schweigepflicht unterliegen. Es ist wichtig, dass du dich im Gespräch öffnest, denn um dir eine bestmögliche Unterstützung und Hilfe im Umgang mit der HIV-Therapie bieten zu können, braucht dein Gegenüber alle nötigen Informationen. Und keine Sorge: Ärzt*innen und Berater*innen haben nahezu schon alles gehört, dir muss also nichts peinlich sein.
Im folgenden Video siehst du, welche Empfehlungen ein Arzt mit Schwerpunkt HIV für die Vorbereitung auf das Gespräch mit deinem/r Ärzt*in gibt:
Wenn du dir vorab folgende Fragen beantworten kannst, bist du schon mal gut auf das Gespräch vorbereitet:
- Wurden bei dir andere Erkrankungen diagnostiziert, wie zum Beispiel Rheuma, Diabetes oder Bluthochdruck?
- Nimmst du gelegentlich oder regelmäßig weitere Medikamente ein? Falls ja, bring am besten die Packungen und Beipackzettel mit.
- Nimmst du Nahrungsergänzungsmittel oder pflanzliche Präparate ein?
- Wie sieht es bei dir mit Rauchen, Alkohol und dem Konsum von Substanzen wie den sogenannten „Partydrogen“ aus?
- Wie sieht ein üblicher Tag bei dir aus? Was ist dir in deinem Tagesablauf wichtig?
- Sprich offen über deine Erfahrungen mit der Therapie: Stört dich etwas? Stellst du Veränderungen bei dir fest?
Damit du nichts vergisst, ist es empfehlenswert, deine Termine mit deinem/r Ärzt*in in deinen Kalender einzutragen sowie dir alle Fragen, die du mit deinem/r Ärzt*in besprechen möchtest, aufzuschreiben. Ob du dafür lieber einen klassischen Papierkalender und einen Notizzettel oder die Kalender- und die Memo- Funktion deines Handys benutzt, bleibt dir überlassen.
Bring zum Termin bei deinem/r Ärzt*in bitte in jedem Fall deine Versichertenkarte mit und im besten Fall auch deinen Impfausweis. Der Impfausweis ist wichtig, damit dein/e Ärzt*in überprüfen kann, ob deine bestehenden Impfungen noch ausreichend Schutz bieten. Eventuell wird er/sie dir in diesem Zusammenhang auch die Auffrischung einzelner Impfungen oder weitere gezielte Schutzimpfungen empfehlen.
Wie läuft der Termin bei dem/der Ärzt*in dann konkret ab? Als Erstes wird dir Blut abgenommen und du wirst eventuell auch gebeten, eine Urinprobe abzugeben. So kann später in einer Laboruntersuchung kontrolliert werden kann, wie gut deine Therapie anschlägt und wie sie sich auf deinen Körper auswirkt, zum Beispiel auf deinen Cholesterinspiegel oder deine Leber-und Nierenwerte. Nähere Informationen hierzu findest du auch im Abschnitt „Was bedeuten die Laborwerte?“.
Danach führst du ein persönliches Gespräch mit deinem/r Ärzt*in, in dem du ihm/ihr schildern kannst, wie du mit deiner Therapie zurechtkommst und welche Fragen dich beschäftigen. Diese Gespräche sind natürlich freiwillig, aber vor allem am Anfang deiner Therapie wichtig und sehr zu empfehlen. Wenn die Therapie erfolgreich läuft und kein Grund besteht, etwas zu verändern, werden die Gespräche mit der Zeit vermutlich etwas knapper ausfallen. Es ist aber trotzdem wichtig, dass du deinen/e Ärzt*in regelmäßig siehst, denn nur so kann er/sie sich ein Bild davon machen, wie es dir gerade allgemein geht. Und sehr oft ist es auch so, dass offene Fragen sich erst aus dem Gespräch heraus ergeben:
Möchtest du wissen, wie andere Menschen mit HIV den Umgang mit ihrem/r Ärzt’in erleben und wie andere Menschen mit HIV den/die für sich passende/n Ärzt*in gefunden haben und die neuen Routinen in ihr Leben integrieren konnten? Hier findest du eine Reihe persönlicher Erfahrungsberichte:
Genauere Informationen dazu, wie die HIV-Therapie insgesamt genau abläuft, findest du im Abschnitt „Wie läuft die Therapie ab?“.
Denk daran: Du und dein/e Ärzt*in seid ein Team. Alles, was du erzählst, bleibt in diesem geschützten Raum. Es ist daher wichtig, beim Gespräch auch sensible Themen anzusprechen, das heißt Themen, die dich besonders beschäftigen oder dir vielleicht im ersten Moment etwas unangenehm sind. Es kann umgekehrt auch sein, dass dir dein/e Ärzt*in von sich aus Fragen zu bestimmten sehr persönlichen Themen stellt – etwa zu deinem Lebensstil, deinem Sexualleben oder deinem Substanzkonsum. Damit solltest du ganz locker umgehen, denn der/die Ärzt*in stellt dir diese Fragen nicht aus Neugier oder um dich bloßzustellen, sondern weil er/sie sichergehen will, dass deine HIV-Therapie bestmöglich funktioniert und zu dir passt.
Je offener ihr miteinander sprecht, desto besser. Das gilt sowohl am Anfang als auch im späteren Verlauf der Therapie. Wenn du dich im Gespräch wohlfühlst, wirst du auch bei möglichen unerwünschten Wirkungen oder Versäumnissen in der Therapie (wenn du zum Beispiel einmal vergessen hast, deine Medikamente einzunehmen) direkter und offener sein. Und das dient am Ende deiner eigenen Gesundheit.
Welchen Stellenwert der offene Umgang zwischen HIV-positiven Menschen und deren Ärzt*in aus Sicht eines in der HIV-Therapie erfahrenen Arztes hat, erfährst du in diesem Video:
Referenzen:
- Eisinger RW et al. HIV Viral Load and Transmissibility of HIV Infection: Undetectable Equals Untransmittable. JAMA 2019 Feb 5; 321(5): 451452.
- Leitlinien der European AIDS Clinical Society (EACS), Version 13.0, Stand November 2025. https://www.eacsociety.org/guidelines/eacs-guidelines/eacs-guidelines.html.
- Young et al. IDWeek 2017; San Diego, CA. Poster 1393.
- Leitlinien für Diagnostik und Therapie der HIV-Infektion der Deutschen AIDS-Gesellschaft (DAIG). Deutsch-österreichische Leitlinien. Stand September 2025. https://daignet.de/media/filer_public/14/32/14325193-e93b-4e5d-98cf-eb80639821d8/daig_oeag_art_ll_055-001_final.pdf
NP-DE-HVU-WCNT-220004 - Mar 2026