Entdeckung
Seit wann genau es das HI-Virus gibt, lässt sich nicht mit Bestimmtheit sagen. Der Beginn seiner Verbreitung zeigte sich Anfang der 1980er Jahre in den USA. Zu dieser Zeit wurde vermehrt eine an sich seltene Form von Lungenentzündung beobachtet, die als Folge einer allgemeinen Schwächung des Immunsystems auftritt. Als Auslöser dieser mysteriösen Immunschwäche – man sprach in diesem Zusammenhang bald vom Krankheitsbild Aids (Acquired immune deficiency syndrome; deutsch: erworbenes Immunschwächesyndrom) – wurde 1983 ein neuartiges Virus identifiziert. In diesem Jahr gelang es dem französischen Forscher Luc Montagnier und einige Monate später auch dem US- Amerikaner Robert Gallo, das Virus zu isolieren und unter dem Elektronenmikroskop zu beobachten.1 Man gab dem neuen Virus 1986 den Namen HIV (Humanes Immundefizienz-Virus). Mittlerweile geht man davon aus, dass der Ursprung des HI-Virus bei wildlebenden Affen in Zentralafrika liegt. Nachdem das Virus dort auf bisher noch nicht eindeutig geklärte Weise auf den Menschen übergegangen ist, hat es sich inzwischen auf der ganzen Welt verbreitet.
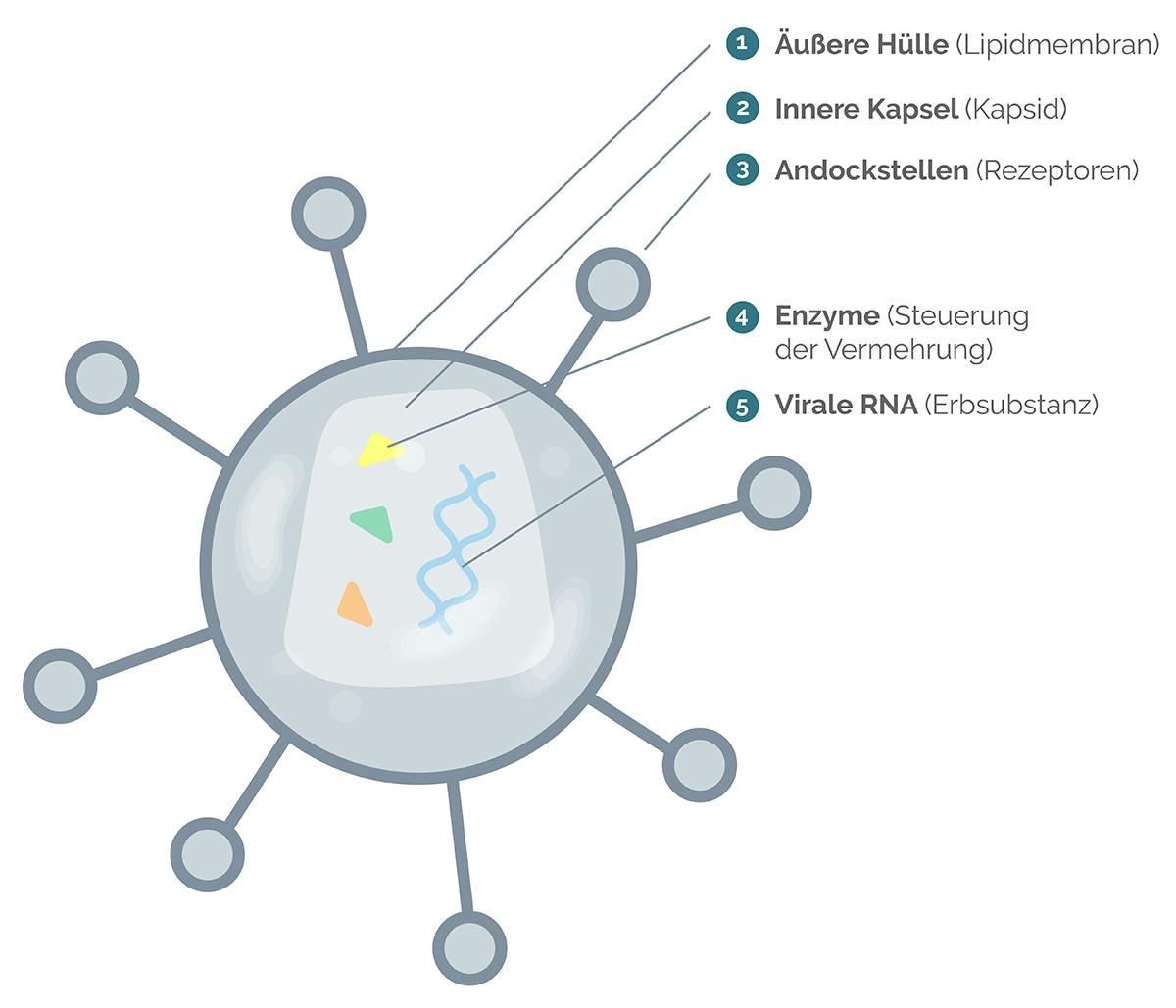
Aufbau des HI-Virus
Das HI-Virus besteht aus einer äußeren Hülle (Lipidmembran) und einer inneren Kapsel (Kapsid). Auf der Hülle sitzen Andockstellen, die dabei helfen, sich mit einer menschlichen Zelle (Wirtszelle) zu verbinden. Die innere Kapsel enthält den Bauplan des Virus – auch Erbsubstanz oder virale RNA (Ribonucleic Acid; deutsch: Ribonukleinsäure) genannt – sowie verschiedene Enzyme. Diese Enzyme dienen als Werkzeuge für die Vermehrung des HI-Virus innerhalb einer menschlichen Immunzelle.
Zielzellen
Die Abkürzung „HIV“ bedeutet ausgeschrieben: Humanes Immundefizienz-Virus. Der Name verrät, auf welche Zellen es das Virus abgesehen hat: auf die Zellen des menschlichen Immunsystem – also genau die Zellen, die den Körper vor Krankheitserregern wie Bakterien oder Viren schützen.
Die Funktionsweise des Immunsystems basiert auf einem komplexen Zusammenspiel unterschiedlicher Gruppen von Immunzellen:
- CD4-Helferzellen: eine Art „Einsatzzentrale“, die den anderen Zellen des Immunsystems den Befehl erteilt, aktiv zu werden
- B-Zellen: eine Art „Suchdienst“, der Erreger findet und mithilfe von Antikörpern markiert, damit sie anschließend von anderen Zellen des Immunsystems erkannt und beseitigt werden können
- CD8-Killerzellen: eine Art „Spezialeinheit“, die Eindringlinge wie Bakterien oder Viren direkt angreifen und beseitigen kann
Ablauf der Infektion
Eine Infektion menschlicher Zellen mit dem HI-Virus verläuft in folgenden Schritten:
Das Virus dockt über Rezeptoren an der Oberfläche von Immunzellen an (hauptsächlich an CD4-Helferzellen).

Das Virus verbindet sich mit der Zelle (Fusion) und schleust seine Erbinformation sowie verschiedene Enzyme ein.

Mit dem Enzym „Reverse Transkriptase“ passt das HI-Virus seine Erbsubstanz (virale RNA) an die der menschlichen Zelle (DNA) an.

Ein weiteres Enzym, die „Integrase“, baut die angepasste Erbsubstanz des Virus in die menschliche Erbsubstanz ein.

Die menschliche Zelle produziert nun einzelne Virusbestandteile, die sich zu neuen HI-Viren zusammenfügen können.

Diese neuen Virusbestandteile stülpen sich aus der menschlichen Immunzelle aus, schnüren sich von dieser ab und gelangen so ins Blut.

Das fertige (reife) Virus ist nun im Blutkreislauf und kann wieder andere Zellen infizieren.
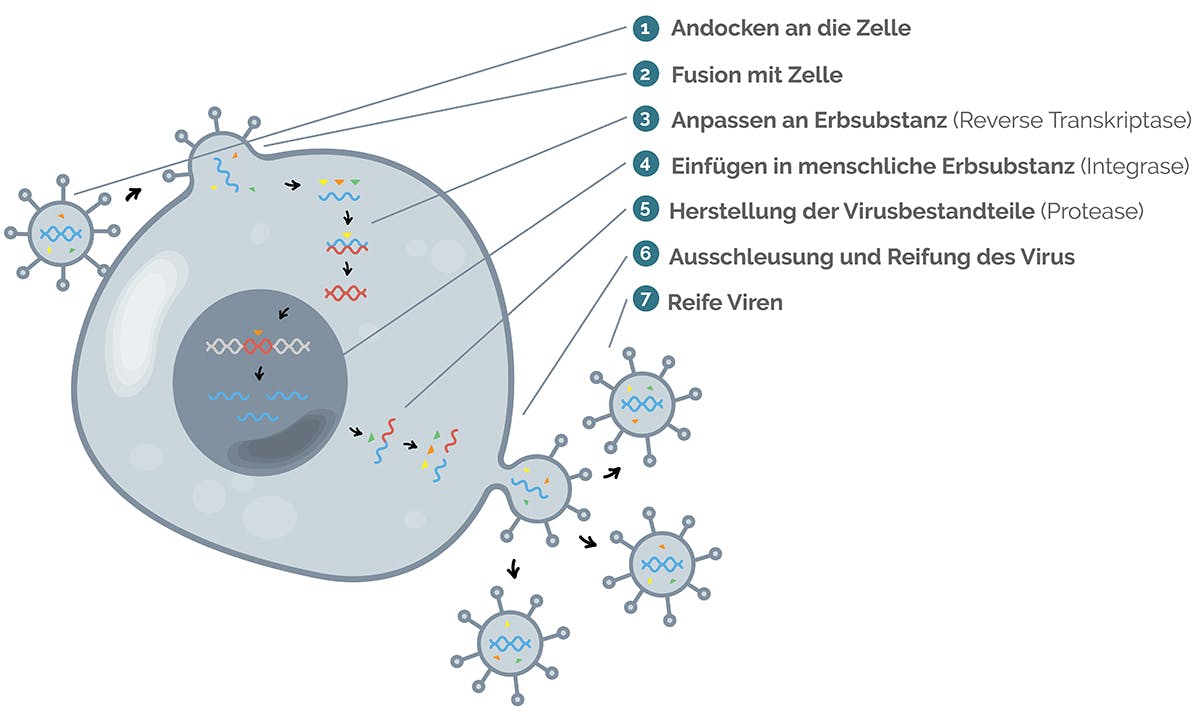
Abbildung: Schematische Darstellung zur Vermehrung von HIV
Sogenannte antivirale Wirkstoffe, also Stoffe, die gezielt gegen Viren wirken, können an verschiedenen Stufen dieses Prozesses eingreifen und die Herstellung neuer Viren unterbrechen. So gibt es zum Beispiel Hemmstoffe, die an dem Enzym Integrase (Position 4 in der Abbildung) ansetzen. Sie stören so den Einbau der viralen Erbsubstanz in die DNA der menschlichen Zelle und unterbrechen damit die Vermehrung der HI-Viren.
Genauere Informationen zur Wirkweise von HIV-Medikamenten und dazu, wie sie die Vermehrung von HI-Viren unterbrechen, findest du im Kapitel „Die HIV-Therapie“.
Phasen der HIV-Infektion
Wird eine Infektion mit dem HI-Virus nicht mit Medikamenten behandelt, können sich die Viren immer weiter im Körper vermehren und dabei die Immunabwehr so weit schwächen, dass sich das Krankheitsbild Aids ausbildet. Die heute verfügbaren Therapien ermöglichen es jedoch, diesen Prozess zu stoppen. Menschen mit einer HIV-Infektion können somit bei regelmäßiger Einnahme ihrer HIV-Medikamente ein normales und langes Leben führen.
Die Infektion mit dem HI-Virus verläuft in drei Phasen:
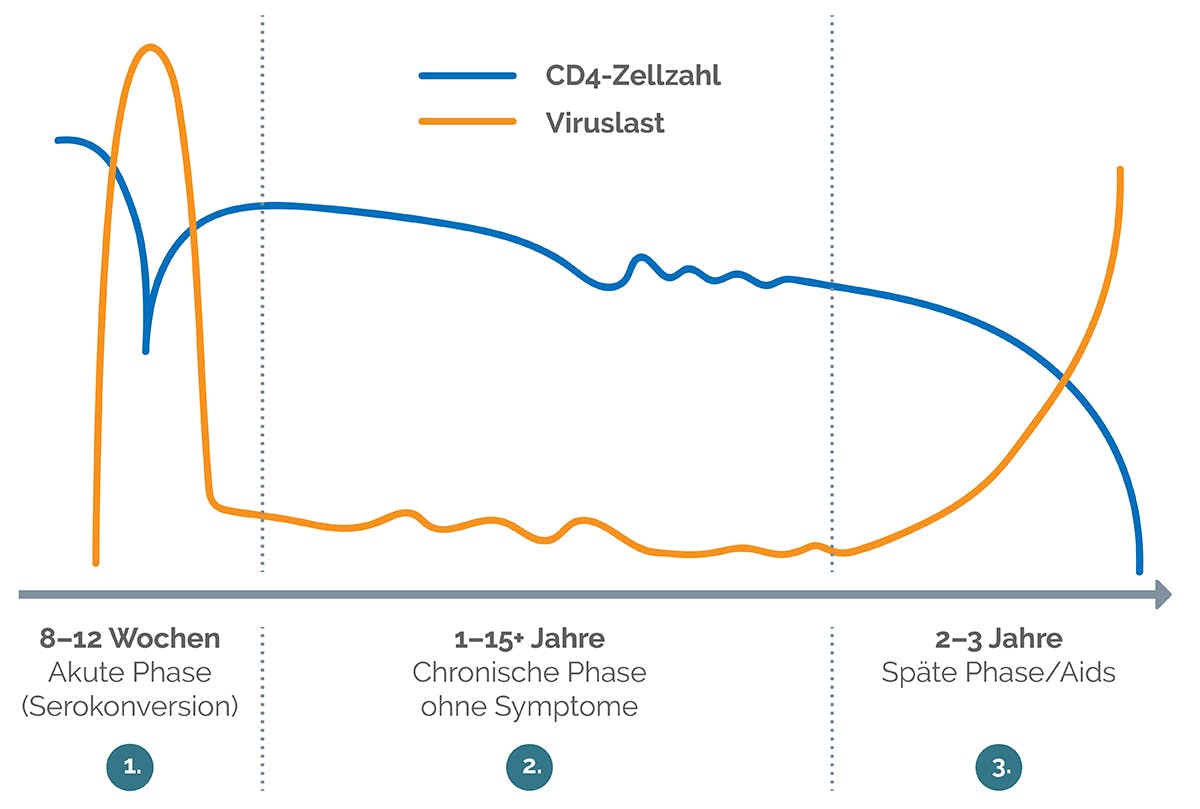

Akute Phase:
Direkt nach der Infektion steigt die Viruslast, also die Menge der HI-Viren im Blut, sehr schnell an. Das HI-Virus vermehrt sich hauptsächlich in bestimmten Zellen des Immunsystems, den sogenannten CD4-Zellen, die dadurch zerstört werden. Die Anzahl dieser für die Immunabwehr wichtigen Zellen sinkt daher direkt nach der HIV-Infektion deutlich ab.
Einige Wochen nach dem Zeitpunkt der Infektion haben sich im Blut Antikörper gegen das HI-Virus gebildet (der Arzt/die Ärzt*in nennt diesen Vorgang Serokonversion), sodass die HIV-Infektion nun durch einen Test nachgewiesen werden kann. In der akuten Phase mit ihrem schnellen Ansteigen der Viruslast ist die Übertragung des Virus auf andere Menschen, beispielsweise durch ungeschützten Geschlechtsverkehr, besonders groß. Das ist gerade dann kritisch, wenn ein infizierter Mensch noch gar nichts von seiner Infektion weiß.
Das Immunsystem erkennt das HI-Virus als Eindringling und bekämpft dessen Vermehrung. Oft treten dabei grippeähnliche Symptome wie Müdigkeit, Abgeschlagenheit oder Fieber auf, die aber nach einiger Zeit auch wieder verschwinden. Durch die Arbeit des Immunsystems sinkt in der Regel die Viruslast wieder, allerdings nur bis zu einem gewissen Grad. Eine bestimmte Menge an Viren bleibt trotzdem im Blut vorhanden.

Chronische Phase:
Über einige Zeit – manchmal sogar über viele Jahre – bleibt die Anzahl der Viren und auch der CD4-Zellen im Körper nun relativ konstant. Zwischen der körpereigenen Abwehr und der Virusproduktion stellt sich ein Gleichgewicht ein. Die meisten Menschen zeigen in dieser Phase noch keine Symptome. Es können aber sogenannte Indikatorerkrankungen auftreten.
Darunter versteht man Erkrankungen, die darauf hinweisen (der/die Ärzt*in sagt: die Indikatoren dafür sind), dass das Immunsystem eines Menschen möglicherweise durch eine HIV-Infektion geschwächt ist. Zu solchen Erkrankungen zählen zum Beispiel Herpes Zoster (Gürtelrose) oder eine Pilzinfektion des Mund- und Rachenraums. Auch starker Gewichtsverlust und/oder chronischer Durchfall ohne erkennbare Ursache können Indikatoren für eine HIV-Infektion sein.
Bei Vorliegen solcher Indikatorerkrankungen sollten Ärzt*innen einen HIV-Test anbieten. Je früher eine Infektion mit dem HI-Virus erkannt wird, desto eher kann man mit einer HIV- Therapie beginnen und so auch mit HIV weiter ein normales Leben führen.

Späte Phase/Aids:
In dieser Phase steigt die Viruslast im Blut wieder stark an, wenn die Infektion nicht behandelt wird. Das Immunsystem wird schwächer und die HI-Viren können sich nun nahezu ungestört weiter vermehren und dabei immer mehr Immunzellen zerstören. Dadurch nimmt die Anzahl der CD4-Zellen immer weiter ab.
Durch das geschwächte Immunsystem kommt es nun häufiger zu anderen Infektionen im Körper. Ein gesundes Immunsystem könnte diese sogenannten opportunistischen Infektionen (beispielsweise pilzbedingte Lungenentzündungen oder Tuberkulose) leicht in Schach halten. Das vom HI-Virus geschwächte Immunsystem ist dazu jedoch nicht mehr in der Lage. Deshalb treten immer mehr solcher opportunistischen Infektionen auf. Man spricht nun vom Krankheitsbild Aids, das unbehandelt häufig zum Tode führt.
Unterschied zwischen HIV und Aids
HIV selbst ist keine Krankheit, sondern ein Virus, das den Körper infiziert. Ohne Behandlung führt diese Infektion langfristig in den meisten Fällen zur Erkrankung Aids. Die Abkürzung „Aids“ steht für „Acquired immune deficiency syndrome“ – zu Deutsch „erworbenes Immunschwächesyndrom“. Von Aids spricht man erst dann, wenn infolge einer fortgeschrittenen HIV-Infektion durch Abnahme der CD4-Zellen (unter 200 Zellen/µl) das Immunsystem soweit geschwächt ist, dass sogenannte opportunistische Infektionen entstehen können, weil das Immunsystem in den Körper eindringende Krankheitserreger wie Bakterien, Pilze oder Viren nicht mehr selbstständig bekämpfen kann. In diesem späten Stadium der HIV-Infektion treten häufig lebensbedrohliche Erkrankungen auf, zum Beispiel eine schwere Lungenentzündung.
Wer das HI-Virus in sich trägt, wird also nicht sofort krank. Dennoch sollte schnellstmöglich nach der Diagnose mit einer passenden Therapie begonnen werden. Das Immunsystem kann dann ganz normal weiterarbeiten, um sich wie bei einem HIV-negativen Menschen gegen Krankheitserreger und Infektionen zu wehren. Auch die chronische Entzündung im Körper, die eine unbehandelte HIV-Infektion begleitet, wird so reduziert.
Wenn eine HIV-Infektion frühzeitig mit passenden Medikamenten behandelt wird, lässt sich das Entstehen von Aids und anderen Folgen verhindern. Gelingt es mit einer Therapie, die Anzahl der Viren im Blut (der/die Ärzt*in spricht von „Viruslast“) dauerhaft so stark zu reduzieren, dass mit den gängigen Methoden keine Viren mehr nachweisbar sind, kann ein HIV-positiver Mensch die Infektion auch nicht mehr auf andere übertragen.3, 4
Menschen mit HIV können also heutzutage ein erfülltes und glückliches Leben führen und haben dank der modernen Therapiemöglichkeiten eine ähnliche Lebenserwartung, wie Menschen ohne HIV5.
ZAHLEN UND FAKTEN ZU HIV
HIV im Wandel der Zeit
Die Anzahl der HIV-Neuinfektionen sinkt seit vielen Jahren – sowohl weltweit als auch in Deutschland. Trotzdem steigt die Gesamtzahl der Menschen, die mit HIV leben, weltweit weiterhin konstant an. Der Unterschied kommt daher, dass HIV heute ähnlich wie viele andere chronische Erkrankungen gut therapierbar ist und Menschen mit HIV nur noch sehr selten Aids entwickeln und sterben.
In der Regel können heute Menschen, die eine erfolgreiche HIV-Therapie erhalten, ein ganz normales Leben führen – mit der ganzen Vielfalt, die sich auch Menschen ohne HIV bietet: Sie können lieben, Sex haben, arbeiten und Kinder bekommen – ohne dabei Angst vor einer Übertragung auf ihre Mitmenschen haben zu müssen.
Weltweite Häufigkeit
Grundsätzlich kann sich jeder Mensch jeden Alters und unabhängig vom Geschlecht oder der sexuellen Orientierung mit HIV infizieren. Auf der ganzen Welt gibt es Menschen, die mit HIV leben. Während in Deutschland nach Schätzung des Robert-Koch-Instituts (RKI)6 im Jahr 2023 zum Großteil Männer mit HIV leben (circa 80% der mit HIV diagnostizierten Menschen), sind weltweit gesehen Frauen in der Mehrzahl. Nach den von der HIV-/Aids-Organisation der Vereinten Nationen (UNAIDS) erhobenen Zahlen lebten 2024 weltweit etwa 40,8 Millionen Menschen mit HIV. Davon wissen schätzungsweise 87% von ihrer Infektion, 13% nicht.7 Der Anteil an Menschen mit Aids sinkt seit vielen Jahren kontinuierlich.
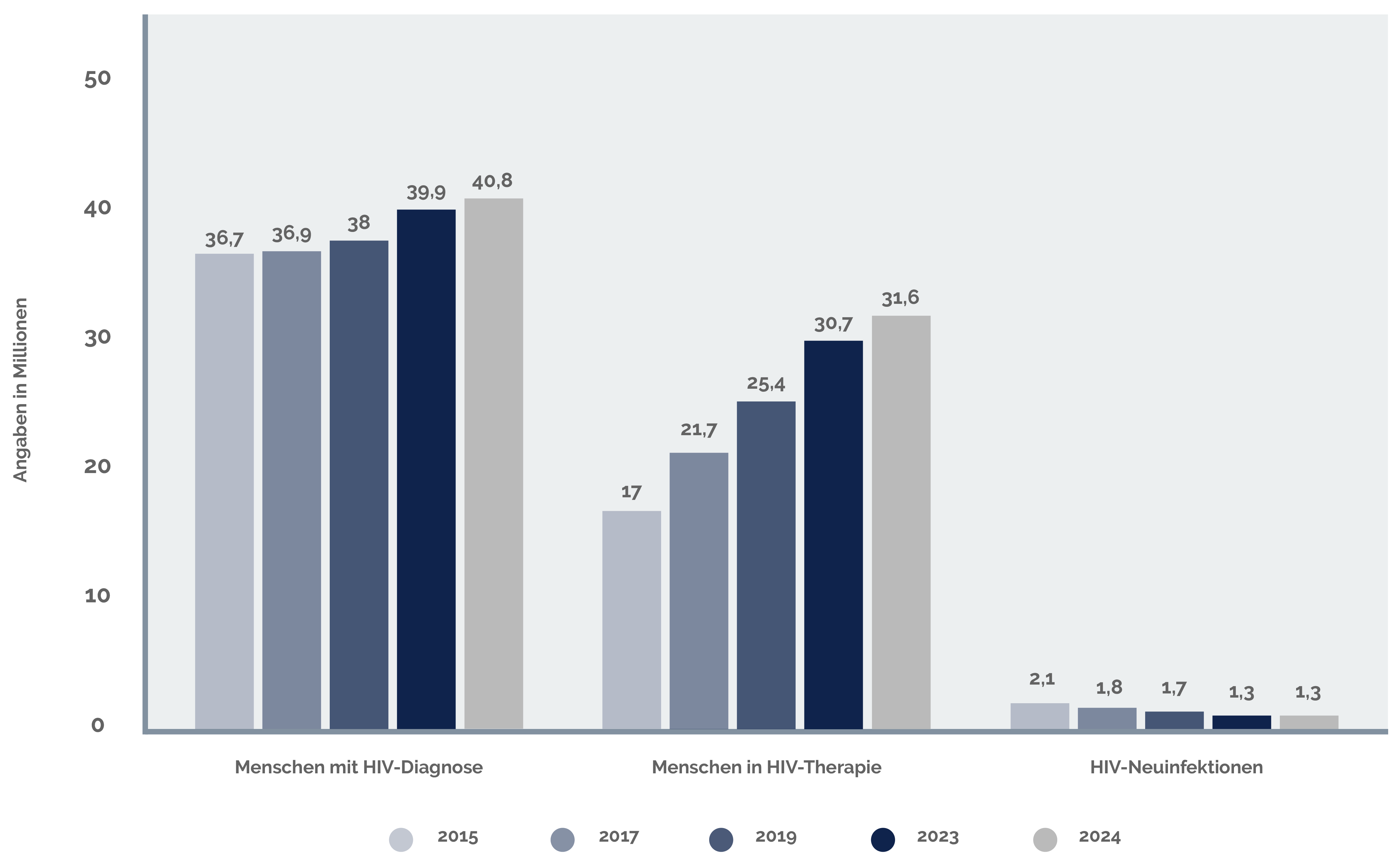
Situation in Deutschland
In Deutschland liegt die Zahl der Menschen mit einer HIV-Infektion laut Schätzung des Robert-Koch-Instituts (RKI)6 Ende 2024 bei 97.700. Dabei handelt es sich zu etwa 80% um Männer und zu 20% um Frauen. Von diesen Personen, so schätzt das RKI, wissen etwa 8.200 Menschen nicht, dass sie mit HIV leben. Doch es gibt auch gute Nachrichten: In Deutschland ist die Zahl der Neuinfektionen seit etwa 2006 relativ konstant. Sie lag im Jahr 2024 bei geschätzten 2.300 Personen. Zum Vergleich: Mitte der 1980er Jahre war die Zahl der Neuinfektionen mehr als doppelt so hoch. Zudem war 2024 bei 96% der Menschen, bei denen eine HIV-Infektion nachgewiesen und behandelt wurde, die HIV-Therapie so erfolgreich, dass das HI-Virus in ihrem Blut nicht mehr nachweisbar war.
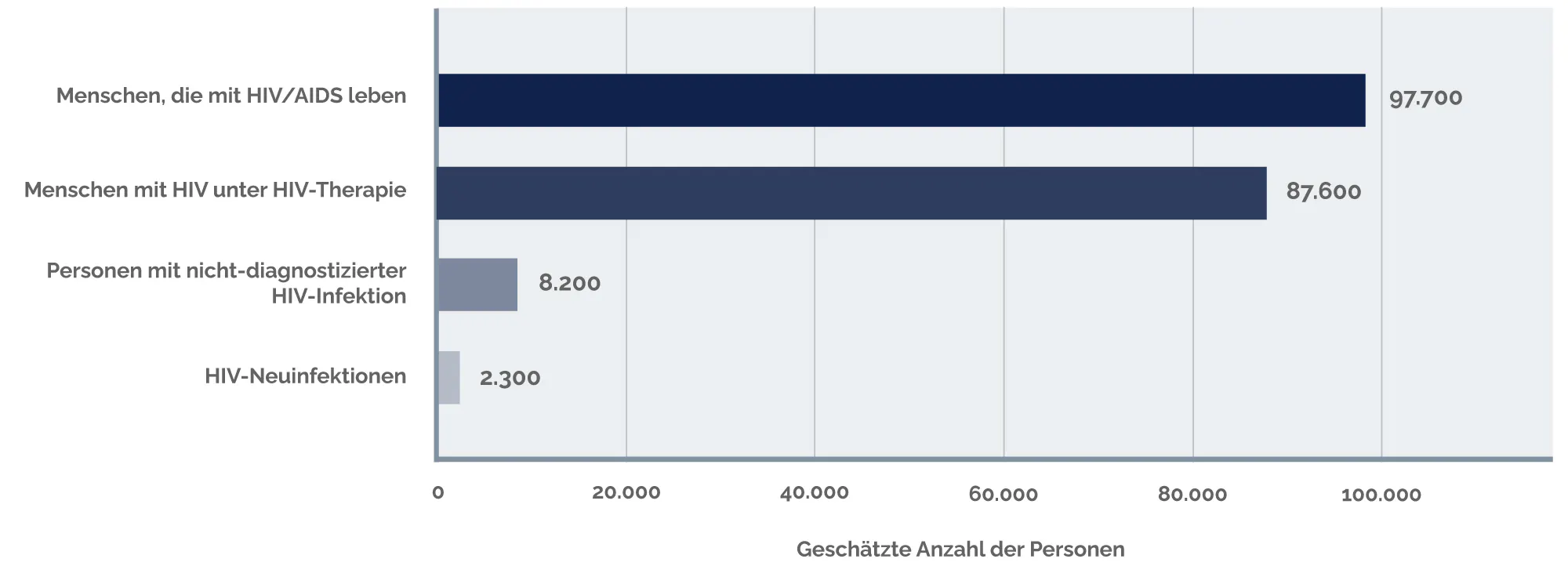
Abbildung: Deutschlandweite Verbreitung von HIV (basierend auf Zahlen des Robert-Koch-Instituts für 20246)
Referenzen:
- Schmid S, Nature Communications December 2018. https://www.nature.com/articles/d42859-018-00003-x.
- Rowland-Jones SL. Timeline: AIDS pathogenesis: what have two decades of research taught us? Nat Rev Immunol 2003 Apr; 3(4): 343–348.
- Eisinger RW et al. HIV Viral Load and Transmissibility of HIV Infection: Undetectable Equals Untransmittable. JAMA 2019 Feb 5; 321(5): 451–452.
- Leitlinien der European AIDS Clinical Society (EACS), Version 13.0, Stand November 2025. https://www.eacsociety.org/guidelines/eacs-guidelines/eacs-guidelines.html.
- Trickey et al. Survival of HIV-positive patients starting antiretroviral therapy between 1996 and 2013: a collaborative analysis of cohort studies. Lancet HIV 2017; 4: e349–356
- Epidemiologisches Bulletin des Robert-Koch-Instituts Nr. 47/2025 vom 20.11.2025. https://www.rki.de/DE/Aktuelles/Publikationen/Epidemiologisches-Bulletin/2025/47_25.pdf?__blob=publicationFile&v=4
- UNAIDS. Global HIV Statistics. https://www.unaids.org/en/resources/fact-sheet
- https://de.statista.com/statistik/daten/studie/72727/umfrage/hiv-infizierte-und-neue-hiv-infektionen-weltweit.
NP-DE-HVU-WCNT-220004 - Mar 2026